- تاریخ درج : ۳۰ فروردین ۱۳۹۶
- تعداد بازدید: 36082
- نویسنده : دکتر محسن مردانی کیوی
-
دررفتگيها و شكستگيهاي ناحيه مياني پا
شكستگي استخوان ناويكولر: اين شكستگي به 3 گروه تقسيم ميشود: تقسيمبندي (Sangeorzan)
1- گروه اول: كه قطعه شكسته خلفي (dorsal) كمتر از 50% جسم ناويكولر را در بر ميگيرد.
2- گروه دوم: مفصل تالو ناويكولر اغلب به سمت دورسال نيمه دررفتگي پيدا ميكند و جهت اين جابجايي به سمت خلف و داخل بوده و قسمت قدامي پا به سمت اداكشن ميرود.
3- گروه سوم: شكتگي خرد شده ناويكولر همراه با بهم خوردن مفصل ناويكولر با كونيفرم- جابجايي و انحراف قسمت قدامي پا به سمت خارج و آسيب استخوان كوبوئيد يا زايده قدامي پاشنه رخ ميدهد.
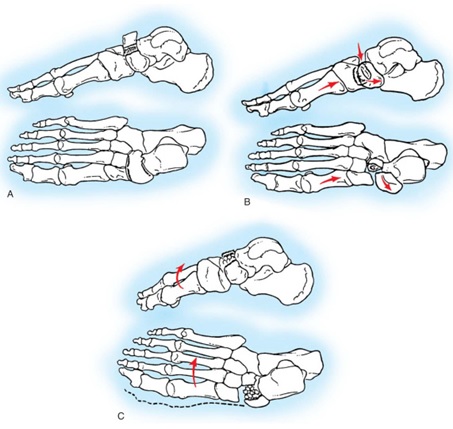
A - شكستگي تيپ I قطعه دورسال كمتر از 50% جسم ناويكولر را در بر ميگيرد و نماي روبرو در راديوگرافي نماي كورتيكال مضاعف در خط مفصلي است.
B - تيپ II - ساب لاكسيشن دورسال و مديال مفصل
تيپ C - خردشدگي ناويكولر با جابجايي قسمت قدامي پا به سمت لاترال
* اكثر اين شكستگيها بخصوص وقتي جابجايي كمي دارند با گچ كوتاه ساق درمان ميشوند. هدف از درمان شكستگي ناويكولر بدست آوردن طول اوليه رديف داخلي پا و برقراري تداوم آناتوميك در مفاصل مربوط با ناويكولر است. در تيپ I شكستگي ناويكولر خط شكستگي عرضي بوده و بدست آوردن جااندازي آناتوميك چندان مشكل نيست.
اما درتيپ II و III جااندازي مشكلتر خواهد بود و براي فيكساسيون از پين استفاده ميشود. در صورتي كه كلاپس رديف داخلي پا و كاهش طول رديف داخلي پا رخ دهد بايستي از پيوند استخوان و يا اكسترنال فيكساتور جهت احياي طول رديف داخلي پا استفاده كرد.
* شكستگي ناشي از استرس در استخوان ناويكولر (Navicular Stress Fracture) :
يكي از علل مهم درد در قسمت داخلي قوس پا در ورزشكاران است و چون در بسياري از موارد در راديوگرافي به وضوح مشخص نميشود، ظن قوي كلينيكي براي تشخيص آن لازم است. بيشتر بيماران دچار درد فزاينده قوس كف پا با افزايش فعاليت فيزيكي ميشوند و ورزشكاران رشتههاي پرشي بيشتر مبتلا ميشوند. ناحيه مياني پا در ناحيه ناويكولر حساس بوده و پا در مانورهاي چرخش به خارج و چرخش به داخل آزردگي نشان ميدهد.
تشخيص: راديوگرافي در ابتدا ممكن است نرمال باشد اما اسكن استخوان با Tc99 در اكثر موارد مثبت است و CT scan و MRI تشخيص را تأييد ميكنند. در اكثريت بيماران شكستگي در پلان ساژيتال بوده و مركزي استخوان ناويكولر درگير ميباشد. در اكثريت موارد شكستگي پارشيل ميباشد پروتكل درماني زير جهت اين شكستگيها پيشنهاد ميشود:
1- در زمان تشخيص براي تمام بيماران گچ كوتاه و عدم تحمل وزن روي اندام مبتلا براي مدت 6 هفته توصيه ميشود.
2- اگر حساسيت و درد روي استخوان ناويكولر پس از 6 هفته بيحركتي و عدم تحمل وزن هنوز ادامه دارد، 2 هفته ديگر گچگيري ادامه مييابد.
3- اگر درمان موفقيتآميز بود بيمار تدريجاً و تحت كنترل و نظارت پزشك به فعاليت اوليه خود برميگردد.
4- در صورت عدم موفقيت درمان بسته، انجام CT Scan قبل از جراحي جهت مشخص كردن خط شكستگي و استفاده از پيوند استخوان و فيكساسيون داخلي در درمان توصيه ميشود.
شكستگي استخوان كوبوئيد Cuboid injuries
اگرچه شكستگي استخوان كوبوئيد ممكن است بطور ايزوله نيز رخ دهد، اما بيشتر اوقات اين شكستگيها همراه با ديگر آسيبهاي ناحيه ميدتارسال مانند آسيب مفصل تالوناويكولر يا آسيب مفصل ليسفران رخ ميدهد.
* قطعه كوچك كنده شده (avulsion) از سطح داخلي يا خلفي استخوان ناويكولر ميتواند علامتي براي آسيب استخوان كوبوئيد نيز باشد.
در صورت عدم دقت كافي اين آسيب تشخيص داده نميشود و باعث عوارضي در ستون خارجي پا ميشود. اين عوارض منجر به از دست رفتن قوس استخواني كف پا- كوتاهي ستون خارجي پا- ابداكشن ناحيه قدامي پا و ايجاد برجستگي منجر به از دست رفتن قوس استخواني كف پا ميشود. تمام اين عوارض باعث اختلال در تحمل وزن روي پاي مبتلا ميشود.
تشخيص Diagnosis : شايعترين مكانيسم ايجاد شكستگي كوبوئيد پلانتارفلكشن شديد همراه با ابداكشن پا و وارد آمدن نيرويي در جهت محور طولي به استخوان كوبوئيد است. شدت نيروي وارده از طريق متاتارس چهارم و پنجم در جهت محور طولي كوبوئيد تعيين كننده تنوع و الگوي شكستگي رخ داده ميباشد.
علايم باليني شامل: ادم و تورم و اكيموز روي قسمت خارجي ناحيه مياني پا است. در صورت وجود آسيبهاي ديگر اين ناحيه مثل شكستگي ناويكولر- استخوانهاي كونيفرم يا آسيب تارسومتاتارسال، بايستي استخوان كوبوئيد هم از لحاظ وجود آسيب بررسي شود.
*راديوگرافي ساده بخصوص راديوگرافي مايل داخلي (medial oblique view) فوقالعاده در تشخيص كمك كننده است.
مثل ساير آسيبهاي ناحيه مياني پا راديوگرافيهاي استرس يا با تحمل وزن در تشخيص عدم ثبات بين استخواني كمككننده است. CT Scan در جهات طولي و عرضي براي ارزيابي ثبات و وسعت آسيب مبتلا مفيد است.
علاوه بر شكستگي، دررفتگي يا نيمهدررفتگي استخوان كوبوئيد نيز ميتواند رخ دهد. نيمه دررفتگي دردناك كوبوئيد كه سندرم كوبوئيد نام دارد در 9% ورزشكاران حرفهاي گزارش شده است. علايم مثل: درد سمت خارج پا كه به قدام مفصل مچ پا، متاتارس چهارم – سطح تحتاني ناحيه مياني پا انتشار مييابد،گزارش شده است.
* علايم مشخصه سندرم كوبوئيد شامل: كاهش تحرك خلفي خارجي يا پلانتار در مفصل كالكانئوكوبوئيد است و نيز اسپاسم عضله پرونئوس لانگوس و درد كه با فشار روي سطح تحتاني استخوان كوبوئيد رخ ميدهد.
- مكانيسم اين سندرم همراه با پرونشين شديد قسمت مياني پا نسبت به قسمت خلفي همراه با وارد آمدن نيرويي در محور طولي استخوان كوبوئيد است.
دررفتگي كامل درمفصل كوبوئيد با متاتارس خيلي نادر است مكانيسم آن همان مكانيسم ايجاد نيمهدررفتگي است و معمولاً آسيبهاي شديد ناحيه خلفي و مياني پا همراه آن است.
تقسيمبندي Classification : تقسيمبندي معتبر تقسيمبندي OTA براي شكستگي كوبوئيداست.
كه سه گروه B ،A و C را شامل ميشود. گروه A : شكستگيهاي خارج مفصل است و شامل سه زير گروه 1- كندگي (Avulsion) 2- شكستگي در پلان كرونال 3- شكستگي خرد شده (crush)
گروه B : شكستگي داخل يكي از دو سطح مفصل كوبوئيد يعني كالكانئوكوبوئيد و كوبوئيد با متاتارسها كه ميتواند در پلان ساژيتال باشد يا در پلان افقي باشد. گروه C : هر دومفصل كالكانئوكوبوئيد و كوبوئيد با متاتارسها درگير است كه ميتواند نوع بدون جابجايي باشد يا شكستگي جابجا شده در هردو مفصل.
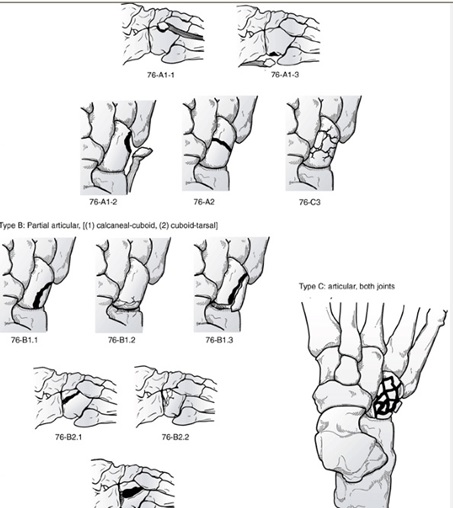
تقسيمبندي OTA براي شكستگي كوبوئيد. حروف و اعداد بالاتر نشاندهنده شدت بيشتر شكستگي است
درمان:
شكستگي ايزوله كوبوئيد بدون از دست رفتن طول ستون استخواني خارجي پا و بدون عدم ثبات مفاصل قسمت مياني پا (mid food instability) به صورت بسته و با گچ درمان ميشود. در مواردي كه شكستگي به سطح مفصل كالكانئوكوبوئيد يا كوبوئيد با متاتارسها راه پيدا كرده و جابجايي در سطح مفصلي كمتر از 2 ميليمتر باشد درمان كنسرواتيو و به صورت بسته خواهد بود. بهرحال در حين درمان با گچ ارزيابي مجدد از نظر وجود عدم ثبات در مفاصل پا 14-10 روز پس از شروع درمان بايستي انجام شود و در صورت وجود ثبات در مفاصل اقدام به ادامه درمان با گچ ميشود. در غير اينصورت بايد اقدام به جراحي و فيكساسيون داخلي شكستگي نمود. در ضمن بايستي مطمئن شد كه طول ستون خارجي (lateral column) پا كاهش نيافته باشد. درمان با گچ كوتاه ساق براي مدت 8-6 هفته ادامه يافته و پس از آن تحمل وزن تدريجي با يك بريس محافظت كننده تا از بين رفتن علايم انجام ميشود.
در مواردي كه شكستگي كمپرس شده يا همراه با اختلال در سطح مفصلي كه بيش از 2 ميليمتر جابجايي در سطح مفصلي رخ دهد، باشد نياز به جراحي و فيكساسيون شكستگي وجود دارد. در مواردي كه آسيبهاي عمدهاي در قسمتهاي ديگر پا وجود داشته باشد، حتي اگر شكستگي كوبوئيد داراي ثبات باشد و جابجايي مختصري هم داشته باشد براي حمايت از ساير قسمتهاي پا، نياز به فيكساسيون داخلي كوبوئيد خواهد بود.
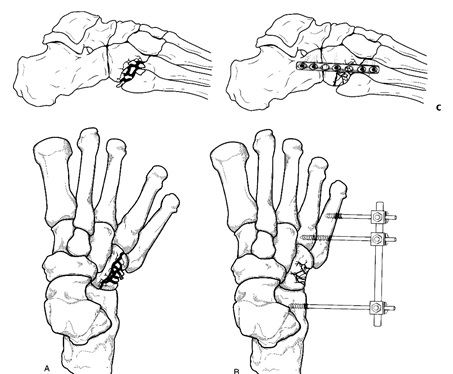
بازسازي شكستگي خردشده كوبوئيد- فيكساسيون با اكسترنال فيكساتور يا فيكساسيون داخلي، هرگونه نقص استخواني بايستي با پيوند استخوان پر شود.
دررفتگي كوبوئيد چه به تنهايي و چه به عنوان جزئي از آسيب شديد ناحيه مياني پا (Mid food) بايستي تحت عمل جراحي و فيكساسيون داخلي قرار گيرد.
شكستگي دررفتگي تارسومتاتارسال (مفصل ليسفران)
آسيب مفصل تارسومتاتارسال طيف وسيعي را از يك اسپرين ساده مفصل تا دررفتگي كامل در بر ميگيرد. اين آسيب سالانه در 4% فوتباليستها رخ ميدهد. در مطالعاتي كه توسط Petje و همكارانش در پاي سالم در كساني كه در سمت مقابل دچار اين دررفتگي بودهاند انجام شده، نشان داده است كه اختلالات آناتوميك در اين بيماران مستعدكننده دررفتگي مفصل ليسفران بوده است كه از آن جمله كمعمق بودن مفصل تارسومتاتارسال دوم كه مفصل كليدي در ثبات مجموعه تارسومتاتارسال است بود. متعاقب درمان اين آسيب اگرچه يافتههاي مربوط به آناليز راه رفتن در اين بيماران طبيعي است اما اكثر بيماران مشكلاتي در راه رفتن خواهند داشت ولي اين مشكلات چندان عمده نبوده و براي بيمار قابل تحمل است.
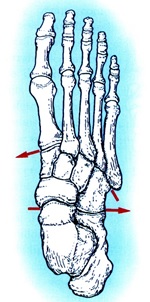
نماي دورسال پا كه حدود مفاصل تارسومتاتارسال را نشان ميدهد
تقسيمبندي: تقسيمبندي زبان مشتركي بين كادر درماني ايجاد كرده و تعيين كننده جهت جابجايي و شدت آسيب نسج نرم است اما ارزش تعيين پيش آگهي ندارد.
تقسيمبندي مربوط به آسيب مفصل ليسفران، تقسيمبندي Myerson است كه به شرح زير ميباشد:
تيپ A : اين آسيب شامل جابجايي هر 5 تا متاتارس با يا بدون شكستگي قاعده متاتارس دوم است.
متاتارسها با هم به صورت واحد جابجا ميشوند و جابجايي معمول دورسال يا دورسولاترال است اين نوع آسيب را (homolateral) مينامند.
تيپ B : در اين آسيب يك يا چند مفصل سالم باقي ميماند. در تيپ B1 جابجايي به سمت داخل بوده و مفاصل بين استخوانهاي كونيفرم يا كونيفرم با ناويكولر را در بر ميگيرد. در تيپ B2 جابجايي به سمت خارج بوده و مفصل متاتارس با كونيفرم اول را در بر ميگيرد.
تيپ C : اين آسيب از نوع از هم جدا شونده (divergent) بوده و ميتواند ناقص (C1) يا كامل (C2) باشد. اين نوع آسيب معمولاً با انرژي بالا ايجاد ميشود و همراه با تورم فراوان و مستعد بروز عوارضي مثل سندرم كمپارتمان است.
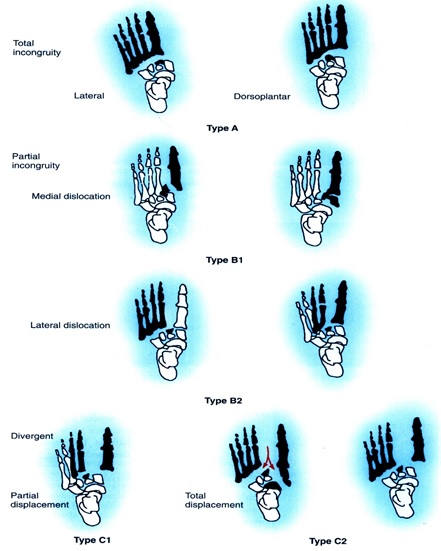
تقسيمبندي شكستگي دررفتگي تارسومتاتارسال (ليسفران)
ارزيابي بيمار و درمان: اگر چه آسيبهاي با جابجايي زياد درمعاينه و در راديوگرافي كاملاً مشخص و تشخيص آنها آسان است ، اما آسيبهاي خفيفتر مستلزم معاينه تك تك مفاصل ليسفران از لحاظ وجود حساسيت و درد موضعي است كه اين مسئله در مفصل كونيفرم با متاتارس اول بيشتر صدق ميكند، جايي كه ميتواند دچار آسيب شده ولي در راديوگرافي جابجايي مشاهده نشود.
Rotation test : در اين تست بالا بردن سر متاتارس دوم نسبت به سر متاتارس اول باعث وارد آمدن استرس روي مفصل ليسفران و ايجاد درد ميشود.
وجود هرگونه هماتوم و اكيموز در كف پا ميتواند معرف آسيب شديد در اين مفصل باشد. همانطور عدم قدرت تحمل وزن روي پاي مبتلا ميتواند علامتي دال بر آسيب بالقوه ليسفران باشد.
ارزيابي راديولوژيك: راديوگرافي براي ارزيابي مفصل ليسفران بايستي در وضعيت تحمل وزن بيمار باشد. اگر راديوگرافي طبيعي است اما بيمار قادر به تحمل وزن نباشد، يك گچ كوتاه براي بيمار گرفته شده و راديوگرافي با تحمل وزن 2 هفته بعد انجام ميشود. درارزيابي راديوگرافيك جهت تشخيص ضايعه مفصل ليسفران نكات زير بايد مورد توجه قرار گيرد:
1- قسمت داخلي شفت متاتارس دوم در نماي راديوگرافي AP بايستي در امتداد قسمت داخلي استخوان كونيفرم مياني باشد.
2- قسمت داخلي شفت متاتارس چهارم بايستي در امتداد قسمت داخلي استخوان كوبوئيددر نماي راديوگرافي مايل، باشد
3- مفصل متاتارس اول با كونيفرم بايستي صاف و بدون اختلال و عدم تقارن در سطح مفصل باشد.
4- هرگونه كندگي و تكه كوچك استخواني در مفصل كونيفرم داخلي با متاتارس دوم بايستي ما را متوجه آسيب ليگامان ليسفران كند.
5- مفصل ناويكولر با كونيفرم بايستي از نظر وجود هرگونه لغزش و نيمهدررفتگي ارزيابي شود.
6- شكستگي در هم فرورفته Compression كوبوئيد بايستي به عنوان علامتي از آسيب مفصل ليسفران مورد توجه قرار گيرد.
نكته كليدي در درمان آسيب مفصل ليسفران، جااندازي آناتوميك و احياي تدام اوليه مفصل است.
آسيبهاي بسته و بدون جابجايي (كمتر از 2 ميليمتر جابجايي) با يك گچ كوتاه ساق و بدون تحمل وزن روي اندام مبتلا براي 6 هفته و سپس گچ كوتاه ساق همراه با تحمل وزن براي مدت 4 تا 6 هفته، درمان خواهند شد. ارزيابيهاي مكرر راديوگرافيك در حين درمان با گچ بايستي انجام شود تا اگر جابجايي رخ دهد، اقدام به درمان باز و فيكساسيون داخلي شود. در اين گونه موارد و نيز در مواردي كه از ابتدا جابجايي (بيش از 2mm ) رخ داده باشد اقدام به فيكساسيون مفصل پس از جااندازي آناتوميك باز، ميشود. فيكساسيون معمولاً با پين خواهد بود.
* نتايج درمان از نظر وقوع استئوآرتريت در سالهاي بعد، با درمان جراحي بهتر از درمان كنسرواتيو بوده است.
شكستگي متاتارسها
شكستگي متاتارسها آسيب شايعي است كه معمولاً ناش از برخورد مستقيم يك شئ سنگين روي پشت پا رخ ميدهد. در اين مكانيسم شكستگي هر كدام از متاتارسها در هرجايي ممكن است رخ دهد. نيروي غير مستقيم كه باعث شكستگي متاتارسها شود معمولاً درگير كردن انگشتان داخل يك حفره و چرخش بدن حول آنها حاصل ميشود و معمولاً باعث شكستگيSpiral سه متاتارس مياني ميشود.
* شكستگي ناشي از كندگي استخوان (avulsion fracture) معمولاً در قاعده متاتارس پنجم و ناشي از كشش اعمال شده از طريق تاندون پرونئوس برويس رخ ميدهد.
*شكستگي ناشي از استرس (stress fracture) بخصوص در گردن متاتارس دوم و سوم و قاعده متاتارس پنجم شايع است.
تشخيص: معمولاً با راديوگرافي روبرو و نيمرخ امكانپذير است. در شكستگيهاي ناشي از استرس، پيدا كردن عامل زمينهاي وقوع اين شكستگيها امر مهمي به شمار ميرود. عامل زمينهاي از تغيير وضعيت سر متاتارسهاي مجاور در جهت ساژيتال تا سفت بودن عضله گاستروكنميوس و نيز بيماري متابوليك استخوان كه باعث استئوپني شده باشد، متغير است.
تقسيمبندي: از نظر آناتوميك متاتارسها به سه گروه تقسيمميشوند: گروه اول متاتارس پنجم- گروه دوم متاتارس اول و گروه سوم: سه متاتارس مركزي به دليل موقعيت و عملكرد متحد آنها به دليل اتصالشان بهم.
زماني به تمام شكستگيهاي قاعده متاتارس پنجم شكستگي جونز (Jones fracture) اطلاق ميشد.
اما امروزه اعتقاد بر اين است كه سه الگوي شكستگي متفاوت در اين ناحيه رخ ميدهد. شكستگي جونز واقعي شكستگي حادي بوده كه در ناحيه 2 در محل اتصال متافيز با ديافيز رخ ميدهد. شيوع نسبي اين شكستگيها در يك مطالعه به شرح زير بوده است: Zone I 93% - Zone II 4% - Zone III 3% .
Zone I : شكستگي Avulsion
Zone II : شكستگي در محل اتصال متافيز به ديافيز
Zone III : شكستگي ديافيزر
شكستگي متاتارس اول:
استخوان متاتارس اول در خيلي جهات منحصر به فرد است. شكل آن كوتاهتر و پهنتر از 4 متاتارس ديگر است. فقدان ليگامانهاي متصل كننده بين متاتارس اول و دوم باعث عملكرد مستقل اين متاتارساز ساير متاتارسها ميشود.
2 عضله نيرومند از طريق اتصالشان به قاعده متاتارس اول روي آن اعمال نيرو ميكنند. عضله تيبياليس قدامي (TA) كه به قسمت داخلي و تحتاني قاعده متاتارس اول متصل ميشود عضله پرونئوس بلند (PL) كه به سمت خارج و تحتاني قاعده متاتارس اول متصل ميشود. تاندون تيبياليس قدامي باعث بالا بردن متاتارس اول و تاندون پرونئال بلند باعث پايين آوردن متاتارس اول ميشود.
درمان: ابتدا بايستي وجود هرگونه عدم ثبات Instability را با انجام (stress X ray) مشخص كرد براي اين كار بايستي اقدام به جابجا كردن متاتارس اول از طريق مفصل ديستال يا پروگزيمال يا از طريق شكستگي و مشاهده جابجايي در راديوگرافي، كرد. درصورتيكه عدم ثبات وجود نداشته باشد و آسيبهاي ديگري در مفاصل تارسومتاتارسال و متاتارس نباشد، درمان كنسرواتيو با گچ كوتاه ساق براي مدت 6-4 هفته انجام ميشود. حدود 10 روز پس از شروع درمان مجدداً از نظر عدم ثبات بايستي شكستگي را بررسي كرد.
در صورت وجود هرگونه شواهد از عدم ثبات يا از دست رفتن وضعيت طبيعي سر متاتارس، بايستي به طريق جراحي و فيكساسيون داخلي، شكستگي درمان شود. هدف احياء و برقراري وضعيت سر متاتارس اول نسبت به ساير متاتارسها است.
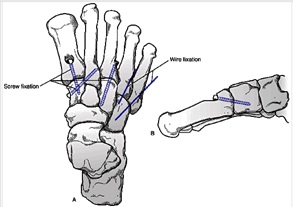
شكستگي داخل مفصلي بيثبات متاتارس اول A پس از فيكساسيون با پيچ B
*شكستگيهاي بشدت خرد شده و دچار عدم ثبات كه استخوان كافي براي حمايت از پليت ندارند با اكسترنال فيكساتور درمان ميشوند.
شكستگيهاي متاتارسهاي مركزي (دوم، سوم و چهارم)
4 متاتارس خارجي توسط اتصالات ليگاماني متعدد و عمدهاي بهم ارتباط دارند. در قاعده متاتارسها سه ليگامان خلفي- مركزي و قدامي (dorsal-central-plantar) وجود دارد كه باعث ثبات و حمايت متاتارسها با ساختمانهاي مجاور ميشوند. در سه متاتارسمياني هيچ عضلهاي اعمال نيرو نميكند. اين سه متاتارس تنها به عنوان حمايت ساختماني از كف پا عمل ميكنند. همچنين محلي براي منشاء گرفتن عضلات بين استخواني كف پا ميباشند كه به انگشتان متصل ميشوند.
حركت مفاصل تارسومتاتارسال از متاتارس دوم تا پنجم افزايش پيدا ميكند. مقاومت نسبي در مفصل تارسومتاتارسال دوم و سوم در مقابل تحرك باعث استعداد متاتارس دوم و سوم به شكستگيهاي ناشي از استرس ميشود.
درمان شكستگي متاتارسهاي مركزي: اين شكستگيها شايعتر از شكستگي متاتارس اول ميباشند و ممكن است ايزوله يا جزئي از آسيب شديدتر در پا باشند.
* شكستگيهاي ايزوله متاتارسها در صورتي كه كمتر از 10 درجه زاويه و كمتر از 4 ميليمتر جابجايي قطعات شفت وجود داشته باشد تنها با گچگيري و در صورتي كه بيش از 10درجه زاويه و بيش از 4 ميلي متر جابجايي باشد نياز به جااندازي بسته- گچ كوتاه ساق تقويت ناحيه تحتاني گچ و تحمل وزن زودرس و فزاينده دارد.
*در مواردي كه شكستگي متاتارسهاي متعدد (بيش از يك متاتارس) وجود داشته باشدجااندازي باز و فيكساسيون داخلي معمولاً با (KW) درمان انتخابي خواهد بود.
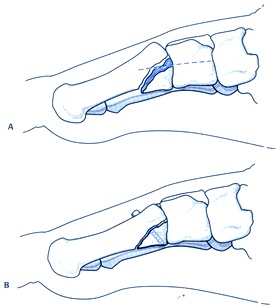
شكستگي جابجا شده متاتارس دوم- سوم و چهارم A كه در نماي لاترال زاويه پلانتار حدود30ْ دارند. B بعد از فيكساسيون داخل و جااندازي باز C - 6 هفته پس از عمل جراحي علايم اوليه يونيون در شكستگيها مشاهده ميشود
شكستگي متاتارس پنجم
اين شكستگيها در سه گروه از لحاظ محل وقوع و وجود علايم زمينهاي قبل از شكستگي تقسيم ميشوند:
Zone I : كه avulsion fracture هم گفته ميشود در قاعده متاتارس پنجم و معمولاً از يك نيروي غير مستقيم رخ ميدهد. چرخش پا به داخل با اعمال كشش روي آپونوروز پلانتار كه به قسمت فوقاني قاعده متاتارس متصل است باعث كندگي استخوان در اين ناحيه ميشود. در اين ناحيه تاندون پرونئوس كوتاه چندان نقشي در ايجاد شكستگي ندارد.
گاهي ضربه مستقيم به قاعده متاتارس پنجم باعث شكستگي در اين zone ميشود و باعث شكستگي avulsion ميشود. البته در اين موارد شكستگي خرد شده و به داخل مفصل تارسومتاتارسال راه پيدا كرده است.
Zone II : اين نوع در واقع همان شكستگي جونز است (Jones fracture) و معرف آسيب حادي است كه در اثر چرخش قسمت قدامي پا (fore foot) به داخل كه باعث شكستگي در ناحيه متافيزيوديافيزر در پروگزيمال متاتارس پنجم ميشود. خط شكستگي از سطح خارجي متافيز پروگزيمال متاتارس پنجم شروع شده به سمت مفصل متاتارس چهار و پنج ميرود.
Zone III : اين شكستگي در قسمتي از پروگزيمال متاتارس پنجم رخ ميدهد كه امروزه به عنوان شكستگي ناشي از استرس در پروگزيمال ديافيز به آن اطلاق ميشود. اين شكستگي نادر بوده، عمدتاً در ورزشكاران رخ داده و در فاصله 5/1 سانتيمتري پروگزيمال شفت متاتارس رخ ميدهد. تحريك و تحمل وزن مكرر در ورزشكاران عامل زمينهاي در رخ دادن اين نوع شكستگي در متاتارس پنجم است. و اين تحريكات مكرر باعث شكستگيهاي ميكروسكوپيك ناشي از نيروهاي كششي در كورتكس لاترال ميشود.
وجود علايم باليني قبل از ظهور و مشاهده شكستگي در راديوگرافي، بطور معمول در اين نوع شكستگي وجود دارد و اسكلروز در حاشيه شكستگي و وجود مقادير متفاوت كال (Callus) در محل شكستگي، در راديوگرافي ديده ميشود.
* در نوجوانان وجود يك آپوفيز در ناحيه توبروزيته متاتارس پنجم نبايد با شكستگي اشتباه شود. آپوفيز حدود صاف و مشخصي دارد و موازي با شفت متاتارس قرار دارد. همچنين در اين ناحيه 2 نوع استخوان سزاموئيد قرار دارد: os perineum كه در داخل تاندون پرونئوس بلند (proneus longus) قرار دارد و Os vesalianum كه در ضخامت تاندون پرونئوس كوتاه (Proneus brevis) قرار دارند كه نبايستي با كندگي استخوان از قاعده متاتارس پنجم اشتباه شود و حدود صاف اين استخوانچههاي فرعي باعث تفرق آنها از شكستگي ميشود.
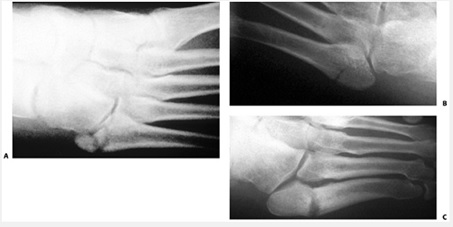
شكستگي قاعده متاتارس پنجم
A - شكستگي zone I همراه با خردشدگي
B - شكستگي zone II
C - شكستگي Zone III
درمان:
درمان در Zone I به روش بسته و گچ كوتاه ساق است كه 8-6 هفته زمان لازم خواهد بود كه علايم موضعي از بين برود هر چند شكستگي زودتر جوش خواهد خورد
درمان در Zone II مورد اختلاف نظر است. آن دسته از شكستگيها در اين ناحيه كه علايم موضعي قبل از بروز تروماي حاد داشتهاند را بايستي مثل zone III در نظر گرفت. اما آن دسته از بيماران كه به صورت حاد دچار شكستگي شدهاند بايستي با گچ كوتاه ساق و تحمل وزن پيشرونده در حد تحمل بيمار براي مدت 10-8 هفته درمان كرد كه ازاين مدت 6 هفته بدون تحمل وزن و چهار هفته آخر تحمل وزن تدريجي و فزاينده در حد تحمل خواهد بود. بيماران دچار شكستگي در zone III چه با علايم قبلي و چه به صورت تروماي حاد در ابتدا بايستي با گچ كوتاه درمان كرد كه عدم تحمل وزن براي گروه دچار شكستگي حاد براي مدت 6 هفته و سپس تحمل وزن تدريجي تا از بين رفتن علايم كه حدود چهار هفته طول ميكشد و عدم تحمل وزن براي گروه داراي علايم زمينهاي قبلي (Stress fracture) حدود 8 هفته خواهد بود. معاينه باليني و راديولوژيك مجدد پس از 8 هفته انجام شده كه علاوه بر كاهش علايم باليني، از بين رفتن اسكلروز و احياي كانال مدولر از علايم راديولويژيك بهبود ضايعه ميباشد، بنابراين عدم تحمل وزن با گچ كوتاه ساق تا سه ماه ادامه پيدا خواهد كرد. تنها در مواردي كه بيحركتي موثر نباشد و علايم و نشانهها دال بر جوش نخوردگي ميباشد، عمل جراحي و فيكساسيون داخلي و استفاده از پيوند استخوان در درمان جوش نخوردگي zone III مؤثر خواهد بود.
عوارض: در صورت درمان صحيح، نادر است، در zone I ، جوش نخوردگي ممكن است رخ دهد اما معمولاً علامت دار نيست و نياز به درمان خاصي ندارد. مواردي از گير افتادن عصب سورال يا ابتلاي مفصل تا رسومتاتارسال در جوشنخوردگي اين ناحيه گزارش شده است كه در صورتيكه قطعه كوچك باشد حذف آن و در صورتيكه قطعه بزرگ باشد و محل چسبيدن تاندون پروتئوس كوتاه را درگير كند بايستي با عمل جراحي و فيكساسيون و پيوند استخوان درمان شود.
*در zone II و zone III جوش نخوردن شكستگي بيشتر وابسته به روش درمان است و در آنهايي كه بيحركتي و عدم تحمل وزن كافي رعايت نشده است. پيوند استخوان ناكافي و دبريدمان ناقص كانال مدولر اسكلروزه از دلايل ديگر جوش نخوردگي هستند.
آسيب مفاصل متاتارسوفالانژيال
آسيب مفاصل متاتارسوفالانژيال ميتواند بطور ايزوله يا به عنوان جزء كوچكي از آسيب با انرژي بالا و مولتيپل تروما باشد. اين آسيب بيشتر از همه در مفصل متاتارسوفالانژيال اول رخ ميدهد. نقش منحصر به فرد و اهميت مفصل متاتارسوفالانژيال اول و ثبات اين مفصل در تحمل وزن نبايد ناديده گرفته شود.
كپسول مفصلي متاتارسوفالانژيال اول در سطح پشتي، نازك و ضعيف بوده و در سطح تحتاني ضخيم و مستحكمتر است. 2 گروه رباط، اتصال عمده سر متاتارس اول به كمپلكس مفصل را امكانپذير ميسازد. گروه اول رباط طرفي داخلي و خارجي كه از متاتارس به داخل و خارج قاعده فالانكس پروگزيمال چسبندگي دارد. گروه دوم رباطهاي متاتارسوسزاموئيد كه باعث اتصال محكمي بين سزاموئيد داخلي و خارجي با سر متاتارس اول ميشوند.
تشخيص: آسيب مفصل MTP اول در جريان ورزش شايع است و پس از آسيبهاي زانو و مچ پا، سومين آسيبي است كه باعث عدم توانايي ورزشي ميشود. مكانيسم آن متنوع بوده شامل: دورسي فكشن شديد- پلانتارفلكشن شديد- اعمال نيروي واگلوس و واروس به طرفين ميباشد. در همه مكانيسمها نيروي طولي در امتداد محور انگشت نيز دخيل ميباشد.
جهت تشخيص ضايعه، شخص معاينه كننده بايد متوجه وقوع اين آسيب باشد. شكستگيهاي كوچك ناشي از كندگي (avulsion) بايد ما را متوجه آسيب و عدم ثبات مفصل MTP كند. در آسيبهاي خفيف درد در هنگام فعاليت و تحمل وزن ممكن است تنها علامت باشد. محدوده حركتي مفصل در جهت خلفي و قدامي بايستي بررسي شده و حتي تغييرات جزيي نسبت به طرف مقابل مورد توجه قرار گيرد. تست مهم در اين گونه موارد (dorso plantar translation test) است و ارزيابي ميزان جابجايي خلفي قدامي مفصل و مقايسه آن با سمت مقابل است.
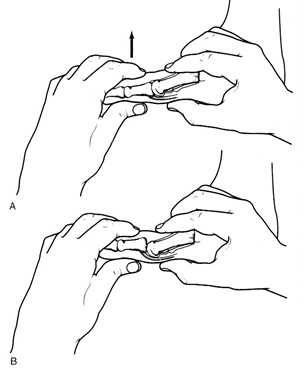
تست استابيليتي براي مفصل MTP اول
ارزيابي راديولوژيك: شامل راديوگرافيهاي روبرو و نيمرخ در حال تحمل وزن است. در ضمن راديوگرافي مايل داخلي و مايل خارجي (medial & lateral oblique view) و نيز Sesamoid view براي ارزيابي كامل اين مفصل الزامي است. فاصله بين قاعده فلانكس پروگزيمال با اننهاي ديستال سزاموئيد مربوطه بايد نسبت به پاي مقابل بيشتر از سه ميليمتر تفاوت نداشته باشد. در مواردي كه سزاموئيد 2 تكه وجود دارد. (bipartite) اين فاصله در سمت سزاموئيد داخلي كمتر از 10 ميليمتر و براي سزاموئيد خارجي كمتر از 13 ميليمتر است. در صورتيكه اين فاصله بيشتر باشد پارگي Plantar plate را مطرح ميكند. 2 نكته مهم در تعيين روش درمان اين است كه اصلاً آيا دررفتگي مفصل وجود دارد يا نه؟ و ثانياً وجود عدم ثبات مفصل پس از جا افتادن مفصل.
تقسيمبندي (classification) : دررفتگي مفصل را طبق تقسيمبندي Jahss كه تغييراتي بر آن اعمال شده است (modified Jahss) به گروههاي زير تقسيمميكنند: نوع اول: دررفتگي همراه با Plantar plate سالم . نوع دوم: آسيب ناقص صفحه پلانتار همراه با دررفتگي. نوع سوم: پارگي كامل صفحه پلانتار از قاعده فالانكس پروگزيمال. نوع دوم و سوم هر كدام به دو زير گروه A و B تقسيمميشوند.شكل 2-14
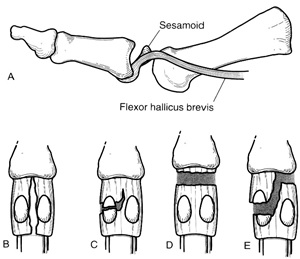
تقسيمبندي jahss مديفيه براي دررفتگيهاي مفصل MTP اول.
A - تيپ I ) دررفتگي خلفي بدون آسيب سزاموئيد. B - تيپ IIA دررفتگي همراه با پارگي طولي ولارپليت. C - تيپ IIB در رفتگي همراه با شكستگي و آسيب پارشيل سزاموئيد لاترال يا مديال. D - تيپ IIIA پارگي كامل نسج نرم از فالانكس پروگزيمال از سطح پلانتار. E - تيپ IIIB پارگي كامل پلانتار پليت همراه با شكستگي يك سزاموئيد.
در مواردي كه مفصل MTP اول دچار اسپرين بدون دررفتگي شده باشد نيز آسيب آن بر حسب درد و عدم ثبات به سه گروه تقسيم ميشود: 1- تنها كش آمدن كپسول مفصلي است كه با استراحت – مسكن- بانداژ فشاري و بالا گذاشتن اندام درمان شده و پس از چند روز بيمار ميتواند به فعاليت برگردد. 2- پارگي كپسول مفصلي است كه علاوه بر پروتكل فوق از body tapping (بستن انگشت مبتلا به انگشت مجاور) استفاده ميشود و پس از دو هفته فعاليت مجدداً شروع ميشود. 3- پارگي كپسول مفصلي همراه با آسيب فشاري و درهم فرو رفتن مفصل بخصوص در سطح خلفي رخ ميدهد كه با بيحركتي با گچ كوتاه ساق تا از بين رفتن علايم و استفاده از وسايل داخل كفش كه مانع دورسي فلكشن مفصل شود براي مدت 6-3 هفته و پس از آن شروع فعاليت، درمان ميشود.
درمان (treatment) در رفتگي مفصل MTP اول:
درمان ابتدايي سعي در جااندازي بسته است. درمواردي كه جااندازي خيلي راحت و بدون مقاومت انجام شود. احتمال پارگي شديد در صفحه پلانتار (Plantar plate) وجود دارد. در صورتي كه جااندازي بسته ممكن نباشد يا مفصل بشدت دچار عدم ثبات باشد عمل جراحي لازم است.
در صورتيكه آسيب تيپ I باشد يعني صفحه پلانتار در سطح خلفي سر متاتارس قرار ميگيرد و مانع جااندازي مي شود در مواردي كه آسيب تيپ IIA باشد پارگي طولي در صفحه پلانتار باعث ميشود كه سر متاتارس از داخل اين پارگي عبور كرده و گير ميكند و هر دوي اين آسيبها نياز به جراحي جهت جااندازي مفصل دارند. تشخيص تيپ I از تيپ IIA در راديوگرافي روبرو افزايش فاصله بين سزاموئيدها در تيپ IIA است.
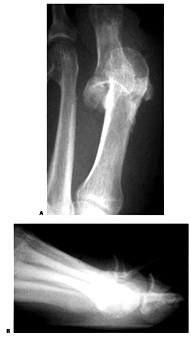
راديوگرافي تيپ IIA دررفتگي MTP اول
به افزايش فاصله بين سزاموئيدها توجه شود.
آسيبهاي سزاموئيد:
سزاموئيدها جزء لاينفك ساختمان كپسولي ليگاماني متاتارسوفالانژيال اول بوده كه باعث استحكام اين مفصل ميشود. اين دو استخوان كوچك در سطح تحتاني مفصل باعث جذب تروماي وارده به مفصل (shock absorber) شده و نيز به عنوان تكيهگاهي براي عمل تحمل وزن انگشت اول عمل ميكنند.
در هنگام تشكيل هر سزاموئيد ممكن است داراي يك يا دو مركز استخوانسازي باشد كه ممكن است با هم جوش نخورده و يكي نشوند و باعث تشكيل سزاموئيد دو قسمتي (bipartite sesamoid) شوند. احتمال وقوع اين قضيه در سزاموئيد داخلي 10 برابر بيشتر از سزاموئيد خارجي است. در آمارهاي مختلف بين 30-5% افراد دچار اين عارضه هستند و اين مسئله بيشتر در تشخيص شكستگيهاي سزاموئيد اختلال ايجاد كرده و نبايد مسئله را با شكستگي اشتباه كرد.
متأسفانه آمار نوع دوطرفه اين عارضه از 25% تا 85% متغير ذكر شده كه نميتوان از راديوگرافي پاي مقابل به عنوان مرجع قابل اعتمادي براي تفرق شكستگي از سزاموئيد دو قسمتي استفاده كرد.
تشخيص: آسيبهاي متعددي در سزاموئيد ممكن است رخ دهد از سزاموئيديت تا شكستگي ناشي از استرس، ضربه مستقيم يا سقوط از بلندي مكانيسم معمول شكستگي سزاموئيد است. همچنين در جريان دررفتگي حاد مفصل MTP اول ، هيپرپروناسيون و نيروي وارده در محور طولي متاتارس، باعث شكستگي سزاموئيدها ميشود. نيروهاي مكرر ناشي از فرم اشتباه دويدن كه روي سزاموئيدها وارد ميشوند باعث وقوع شكستگي استرس ميشوند كه معمولاً خط شكستگي از اين نوع، عرضي است.
راديوگرافي روبرو و نيمرخ و نيز راديوگرافي در محور سزاموئيد sesamoid view در بررسي آسيبهاي سزاموئيد كمك كننده است. گرفتن راديوگرافي سمت مقابل در مورد سزاموئيد دو تكهاي (bipartite) كمك كننده است هرچند بطور روتين انجام نميشود و آنهم به دليل آمارمتغير وقوع دو طرفه اين آسيب است.
درمان: درمان رايج براي آسيب هاي بسته و با ثبات (Stable) سزاموئيد، درمان كنسرواتيو خواهد بود. گچ كوتاه ساق و انگشتان همراه با محدود كننده دورسيفلكشن مفصل MTP اول براي مدت 6-4 هفته كه در شكستگي ناشي از استرس طولانيتر خواهد بود و سپس استفاده از كفش مخصوص كه باعث ممانعت از دورسي فكشن مفصل متاتارسوفالانژيال براي مدت 6-4 هفته ديگر شود. علايم ممكن است تا شش ماه هم باقي بماند. در صورتيكه علايم خيلي طولاني شود و درمان كنسرواتيو ناموفق باشد، اقدام به پيوند استخوان در سزاموئيد يا اكسيزيون سزاموئيد مبتلا ميكنيم. هرچند اكسيزيون سزاموئيد در اين موارد درمان انتخابي است اما بدون عوارض هم نخواهد بود.
در مواردي كه سطح مفصلي سزاموئيد دچار جوش نخوردگي، سالم باشد ميتوان از پيوند استخوان براي جوش دادن شكستگي استفاده كرد. در مواقعي كه هر دو سزاموئيد دچار جوش نخوردگي باشند حتيالامكان بايستي سعي شود كه يكي از آنها حفظ شود.
آسيب مفاصل متاتارسوفالانژيال دوم تا پنجم
ثبات اين مفاصل هم مثل مفصل متاتارسوفالانژيال اول مربوط به اتصالات رباطها و صفحه پلانتار است. رباطهاي طرفي داخلي و خارجي از سر متاتارس به قاعده فالانكسهاي مربوطه ميچسبند و باعث ثبات مفصل ميشوند.
تشخيص: دو نوع آسيب در اين مفاصل رخ ميدهد كه يكي دورسيفلكشن شديد و ديگري پلانتا رفلكشن شديد كه هر دو مكانيسم همراه با اعمال نيرويي در جهت محور طولي انگشت رخ ميدهد. نيروي دورسي فلكشن شديد (hyper dorsiflexion) بدون وقوع دررفتگي مفصل MTP رخ نميدهد. علاوه بر دررفتگي خلفي، درفتگي داخلي- خارجي و قدامي (plantar) نيز ممكن است رخ دهد.
در معاينه فيزيكي: درد- تورم در مفصل مبتلا وجود دارد. در درفتگي خلفي سر متاتارس در سطح تحتاني لمس ميشود و انگشت مبتلا در وضعيت اكستنشن قرار دارد. راديوگرافي روبرو- نيمرخ و مايل ناحيه قدامي پا در تشخيص كمككننده است.
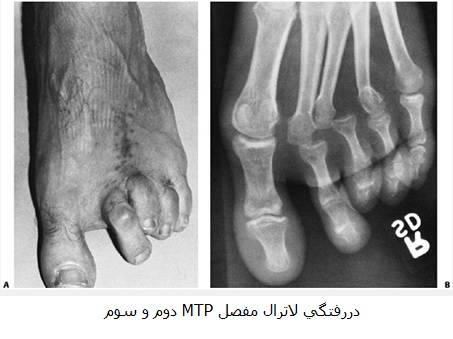
درمان: ابتدا سعي در جااندازي بسته است كه با افزايش دورسيفلكشن، سپس كشش انگشت و نهايتاً هدايت سر متاتارس به بالا و انگشت به پايين انجام ميشود. در مواقعي كه درمان بسته موفق نباشد اقدام به جراحي از طريق اپروچ خلفي ميشود. تقريباً در همه موارد عامل مزاحم در جااندازي صفحه پلانتار (plantar plate) است. به طور بسيار نادر يك مورد گير افتادن فلكسور بلند انگشت در مفصل MTP پنجم به عنوان عامل مزاحم جااندازي گزارش شده است. در مواردي كه اقدام به جااندازي باز ميشود از پين براي فيكساسيون مفصل استفاده ميشود كه پس از سه هفته خارج ميشود.
آسيب انگشتان:
شايعترين آسيب ناحيه قدامي پا، شكستگي انگشتان پا است و شايعترين شكستگي انگشت، شكستگي فالانكس پروگزيمال انگشت پنجم پا است. بطور كلي شكستگي فالانكس پروگزيمال از فالاتكس مياني و ديستال شايعتر است.
تشخيص: دو مكانيسم در ايجاد شكستگي انگشتان پا دخيل است: اول افتادن يك شي سنگين روي انگشت پا كه باعث شكستگي عرضي يا چند تكهاي ميشود و مكانيسم دوم: برخورد انگشت به يك مانع كه باعث وارد آمدن نيرو در جهت محور انگشت همراه با نيروي والگوس يا واروس باعث شكستن فالانكس ميشود كه معمولاً شكستگي چرخشي (Spiral) يا مايل (oblique) ميباشد و در اين نوع تغيير شكل كلينيكي بيشتر رخ ميدهد.
انجام راديوگرافي معمولاً روبرو و نيمرخ در تفرق اسپرين، دررفتگي و شكستگي كمك كننده است.
تقسيم بندي Classification : تقسيمبندي معتبر در اين شكستگيها تقسيمبندي OTA است. در اين تقسيمبندي زير گروه بر حسب الفبا نشاندهنده شدت و پيچيده بودن شكستگي و اعداد زير گروه نشاندهنده محل و الگوي شكستگي فالانكس است. عدد اول مؤيد جاي ابتلا شامل متافيز پروگزيمال- ديافيز و متافيز ديستال است. عدد دوم و سوم نشاندهنده الگوي شكستگي است.
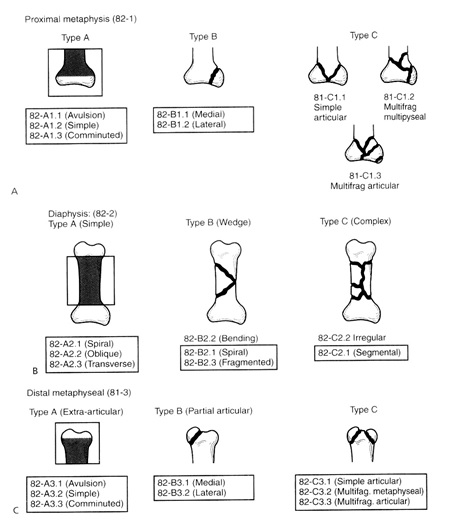
تقسيمبندي OTA جهت شكستگيهاي فالانكس
A - شكستگي متافيز پروگزيمال C1-B1-A1
B - شكيتگي ديافيز C2-B2-A2
C - شكستگي متافيز ديستال)C3-B3-A3
درمان:
شكستگي بدون جابجايي و با ثبات با بستن انگشت مبتلا به انگشت مجاور (buddy Taping) درمان ميشوند. شكستگيهاي جابجا شده بايد با جااندازي بسته و اصلاح زاويه چرخش درمان شوند. جااندازي كامل در راديوگرافي نياز نيست بلكه اصلاح وضعيت انگشت نسبت به ساير انگشتان از نظر كلينيكي كافي است
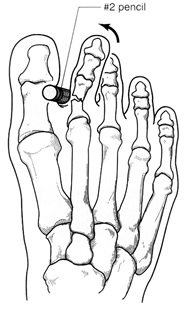
در متد جااندازي شكستگي فالانكس يك شئ محكم مثل مداد بين انگشت مبتلا و انگشت مجاور قرار گرفته و به عنوان محل اتكا براي جااندازي بكار ميرود.
درمان جراحي: در موارد نادر كه عدم ثبات وجود دارد يا شكستگي داخل مفصلي جابجا شده وجود داشته باشد لازم ميشود و بخصوص شكستگي بيثبات (unstable) فالانكس پروگزيمال شست پا و شكستگيهاي بيثبات و داخل مفصلي انگشتان و نيز شكستگيهاي متعدد انگشتان از مواردي است كه جراحي و فيكساسيون با KW لازم ميشود.
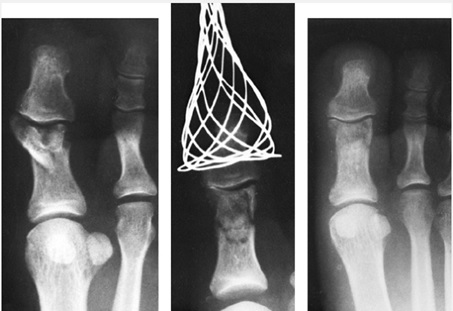
شكستگي داخل مفصلي جابجا شده پس از جااندازي و نهايتاً يكسال بعد كه شكستگي يونيون داشته بيمار بدون علامت ميباشد.
دررفتگي مفاصل بين انگشتي
دررفتگي مفاصل انگشتي معمولاً در اثر نيرويي در جهت محور طولي وارد به انتهاي انگشت رخ ميدهد. اين دررفتگي بيشتر در مفصل پروگزيمال انگشت رخ ميدهد . معمولاً از نوع خلفي (dorsal) است. و در انگشتاني رخ ميدهد كه بدون پوشش ميباشند.
اين دررفتگي از نظر باليني ممكن است قابل تفرق از شكستگي انگشت نباشد. انجام راديوگرافي روبرو و نيمرخ و مطالعه دقيق آن جهت مشاهده تغييرات جزيي فاصله لازم است، چرا كه ممكن است دررفتگي رخ داده خودبخود جا افتاده اما به دليل گير كردن صفحه پلانتار در مفصل، جااندازي كامل نباشد.
درمان: جااندازي بسته با اعمال كشش طولي تحت بيحسي ديژيتال درمان انتخابي است. در مواردي كه جااندازي مشكل باشد در همه موارد صفحه پلانتار كه به سمت خلف جابجا شده عامل مزاحم در جااندازي است.
-