- تاریخ درج : ۳۰ فروردین ۱۳۹۶
- تعداد بازدید: 26079
- نویسنده : دکتر محسن مردانی کیوی
-
شكستگيهاي هيپ
شكستگيهاي هيپ در درجه اول بر اساس لوكاليزاسيون آناتوميك شكستگي تقسيمبندي ميشوند. شكستگيهاي ايزوله تروكانتر بزرگ و كوچك شايع بوده و به ندرت نياز به جراحي دارند. اين شكستگيها همچنين ممكن است در يك زمينه پاتولوژيك ايجاد شوند. شكستگيهاي تروكانتر كوچك در كودكان رخ داده و ناشي از كشش عضله ايليوپسواس است و درمان نگهدارنده در اين موارد كفايت ميكند. شكستگيهاي تروكانتر بزرگ اغلب ناشي ازتروماي مستقيم بر تروكانتر بوده و معمولاً جابجايي مختصري دارند. دراين شكستگي نيز درمان غير جراحي ترجيح داده ميشود . استفاده از عصا در هنگام راهرفتن تا زمان از بين رفتن درد كفايت ميكند. شكستگيهاي گردن فمور و اينترتروكانتريك معمولاً نياز به عمل جراحي و فيكساسيون پيدا ميكنند. اين شكستگيها در زنان شايعتر از مردان است كه علت آن احتمالاً ناشي از چند فاكتور زير است:
1- در زنان لگن پهنتر و تمايل به كوكساوارا، بيشتر است.
2- زنان فعاليت كمتري نسبت به مردان داشته و زودتر دچار استئوپروز ميشوند
3- زنان طول عمر بيشتري نسبت به مردان دارند.
شكستگيهاي ساب تروكانتريك در دو گروه سني شايع است. اغلب بيماران 40-20 ساله و درصدي نيز بالاي 60 سال هستند. در افراد جوان اين شكستگيها معمولاً با تروماي شديد رخ ميدهد. پيش آگهي اين سه گروه شكستگيهاي هيپ با يكديگر كاملاً متفاوت است.
شكستگيهاي اينترتروكانتريك معمولاً چنانچه جااندازي و فيكساسيون مناسبي به آنها بدهيم جوش ميخورند و عوارض تأخيري در آنها ناچيز است زيرا در اين شكستگيها سطح وسيعي از استخوان اسفنجي درگير است و از طرفي جريان خون در اين ناحيه زياد ميباشد. شكستگيهاي گردن فمور داخل مفصلي بوده و سطح كمتري از استخوان اسنفجي را درگير ميكند و از طرفي پريوست مستعد در اين ناحيه خيلي نازك بوده و يا اصلاً وجود ندارد. از طرف ديگر جريان خون قطعه پروگزيمال در اين شكستگيها ممكن است مختل شود كه بدنبال آن نكروز آواسكولر و تغييرات دژنراتيو مفصلي رخ ميدهد.
بدليل وجود استرس زياد در ناحيه سابتروكانتريك شكستگيهاي اين ناحيه همراه با انسيدانس بالاي جوش نخوردگي و شكستگي وسيله فيكساسيون تعبيه شده در آن محل ميباشد.
بدليل اينكه مبتلايان شكستگيهاي هيپ در اغلب موارد افراد با سن بالا ميباشند يك ارزيابي عمومي 24-12 ساعت قبل از عمل جراحي مفيد ميباشد. در خلال اين ارزيابي كه شامل بررسي وضعيت قلبي عروقي و عمومي بيمار ميباشد ميتوان جهت راحتي بيمار، اندام را در كشش پوستي يا اسكلتال با حدود 5 پوند وزنه قرار داد. اين بيماران به دليل سن بالا قادر به تحمل بيحركتي نبوده و بايد سعي شود شكستگي ظرف 24 ساعت اول با عمل جراحي ثابت شود. به تأخير انداختن فيكساسيون باعث ايجاد عوارضي مانند زخم بستر و عفونتهاي ريوي و نيز عوارض ترومبوآمبوليك خواهد شد. هدف از جراحي در اين شكستگيها بدست آوردن يك فيكساسيون محكم ميباشد كه بتوان بيمار را ظرف مدت كوتاهي به راه انداخت.
شكستگي گردن فمور (Femoral neck Fracture)
قبل از بررسي اين شكستگيها، آناتومي جريان خون پروگزيمال فمور را بطور مختصر توضيح ميدهيم.
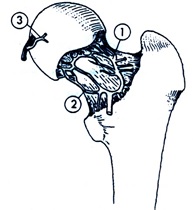
آناتومي جريان خون پروگزيمال فمور
عروق بالارونده: 1- عروق كپسولي فوقاني خلفي
2- عروق كپسولي تحتاني خلفي
3- عروق ليگامان ترس
جريان خون پروگزيمال فمور به سه جزء تقسيم ميشود:
1- حلقه شرياني خارج كپسولي كه در قاعده گردن واقع شده است.
2- شاخههاي بالارونده گردن فمور كه در سطح گردن واقع شده است و به دليل مجاورت با سطح استخوان درحد شكستگي گردن فمور در معرض آسيب قرار دارند.
3- شريانهاي ليگامان ترس (Teres.lig) كه شاخه شريان ابتوراتور ميباشد.
خون حلقه شرياني خارج كپسولي، در خلف توسط شاخههاي شريان سيركوفلكس مديال و در قدام توسط شاخههاي شريان سيركومفلكس لاترال تأمين ميشود. شرائين گلوتئال فوقاني و تحتاني نيز كمك كوچكي به اين حلقه شرياني ميكنند.
از اين حلقه عروقي، عروق بالارونده گردن در سطوح قدامي، خلفي، مديال و لاترال گردن بطرف سر بالا ميروند.
* عروق واقع در سمت لاترال گردن از بقيه مهمتر هستند و در شكستگيهاي گردن فمور اين عروق در معرض آسيب قرار ميگيرند.
وقتي كه اين عروق بالارونده به لبه غضروف سر رسيدند، در آن ناحيه حلقه عروقي به نام حلقه شرياني داخل مفصل زير سينوويال ايجاد ميكنند. از اين حلقه يك سري عروق جدا شده و به داخل سر ميروند. اين عروق به نام «عروق اپيفيزيال» مشهود هستند كه دراين ميان عروق اپيفيزيال لاترال از همه مهمتر هستند.
شكستگيهاي گردن فمور تماماً داخل مفصل هستند، در نتيجه مايع مفصلي باعث مختل شدن پروسه ترميم ميشود. از طرفي گردن فمور پريوست نداشته و در نتيجه بهبودي شكستگي در اين ناحيه فقط از طريق آندوست صورت ميگيرد. فاكتورهاي مهاركننده آنژيوژنز (Angiogenic Inhibitoty factor) AIF كه در مايع سينوويال وجود دارد ميتواند مانع از بهبودي اين شكستگي شود. اين فاكتورها همراه با جريان خون حساس سر فمور ميتواند عوارضي از جمله نكروز آواسكولر و نانيونيون ايجاد كند. با يك جااندازي دقيق شكستگي و فيكساسيون محكم آن انسيدانس جوشنخوردگي خيلي پايين ميآيد.
*ايجاد يا عدم ايجاد نكروز آواسكولر بسته به شدت تروماي اوليه و ميزان جابجايي شكستگي است. جااندازي فوري اين شكستگيها ممكن است باعث باز شدن تعدادي از عروق رتيناكولوم كه به دنبال وقوع شكستگي دچار كشيدگي يا تاخوردگي شدهاند، بشود. فيكساسيون محكم شكستگي باعث برقراري تداوم عروقي ميشود.
* بنابراين ميزان جابجايي، اثر تامپونادي ناشي از خونريزي داخل مفصلي و در نتيجه بسته شدن عروق سطح گردن و عمل جراحي تأخيري همگي در جريان خون حساس سر فمور تأثير ميگذارند.
مكانيسم ضايعه: در بيشتر بيماران اين شكستگيها در اثر تروماي خفيف رخ ميدهد
2 مكانيسم در افراد مسن ممكن است دخيل باشند:
الف) زمين خوردن بطوريكه تروماي مستقيم روي تروكانتر بزرگ وارد شود.
ب) چرخش به خارج اندام درحاليكه سرفمور توسط ليگامان ايليوفمورال و كپسول قدامي ثابت نگه داشته شود.
* در افراد جوان مكانيسم دخيل معمولاً با انرژي بالا رخ ميدهد و به صورت نيروي مستقيم منتقل شونده از طريق شفت فمور ميباشد كه ممكن است با يا بدون جزء چرخشي باشد.
تقسيمبندي شكستگي گردن فمور
تقسيمبنديهاي شايع در شكستگي گردن فمور بر اساس سه معيار است:
1- بر اساس لوكاليزاسيون آناتوميك شكستگي
2- بر اساس زاويه خط شكستگي
3- بر اساس ميزان جابجايي
1- براساس لوكاليزاسيون آناتوميك:
كه به دو گروه ساب كاپيتال و ترانسسرويكال تقسيم شده. شكستگي سابكاپيتال درست در ناحيهاي كه سطح مفصلي سر فمور تمام ميشود، رخ ميدهد و اين همان ناحيهاي است كه در دوران كودكي صفحه رشد پروگزيمال فمور وجود داشته است. نوع ترانسسرويكال در منطقه بين سر فمور و تروكانتر بزرگ رخ ميدهد. نوع Basocervical چون خارج كپسولي محسوب ميشود دراين مبحث قرار ندارد. بر اساس مطالعات Bryan و Askin دو نوع سابكاپيتال و ترانسسرويكال در حقيقت يك نوع شكستگي بوده و از نظر عملي تفاوتي بين ايندو شكستگي وجود ندارد و تنها در راديوگرافي با هم متفاوت بنظر ميرسند.
امروزه به همين دليل اين نوع تقسيمبندي چندان مورد استفاده قرار نميگيرد.
2- بر اساس زاويه شكستگي (تقسيمبندي پاول):
پاول بر اساس زاويه خط شكستگي گردن فمور با خط افق اين شكستگي را به سه گروه تقسيم كردهاست:
1- پاول تيپ I : خط شكستگي با خط افق زاويهاي معادل 30 درجه دارد.
2- پاول تيپ II : خط شكستگي با خط افق زاويهاي معادل 50 درجه دارد.
3- پاول تيپ III : خط شكستگي با خط افق زاويهاي معادل 70 درجه دارد.
هرچه زاويه بالاتر باشد نيروي لغزشي (Shearing) روي قطعات شكستگي بيشتر بوده و احتمال يونيون تأخيري و جوشنخوردگي نيز بيشتر خواهد بود.
3- تقسيمبندي بر اساس جابجايي شكستگي (تقسيمبندي گاردن)
اساس تقسيمبندي گاردن ميزان جابجايي شكستگي در راديوگرافي AP پروگزيمال فمور است.
گاردن تيپ I : شكستگي در هم فرو رفته (Impacted) و ناكامل است و ترابكولهاي استخواني تحتاني گردن دست نخورده باقيمانده است.
گاردن تيپ II : شكستگي كامل اما بدون جابجايي است و ترابكولهاي استخواني تحتاني گردن توسط خط شكستگي بهم خورده است.
گاردن تيپ III : شكستگي كامل با جابجايي ناكامل است. در اين شكستگي كوتاهي و اكسترنال روتيشن قطعه ديستال رخ مي دهد. در اين نوع شكستگي تداوم ترابكولهاي استخواني سرفمور با استالوبوم بهم خورده است.
گاردن تيپ IV : شكستگي كامل با جابجايي كامل قطعات نسبت به هم است. اما تداوم ترابكولهاي سرفمور با استابولوم حالت نرمال خود را خواهد داشت .
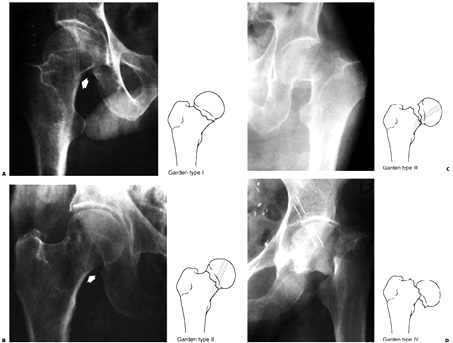
نقسيمبندي گاردن:
تيپ I ) شكستگي ناكامل، در هم فرو رفته و زاويه گردن در والگوس قرار دارد.تيپ II شكستگي كامل اما بدون جابجايي است.
تقسيمبندي Orthopedic Trauma Association (OTA)
از نظر OTA شكستگي گردن فمور به سه دسته تقسيمميشود:
B1 : شكستگي سابكاپيتال بدون جابجايي يا جابجايي مختصر
B2 : ترانس سرويكال
B3 : شكستگيهاي ساب كاپيتال با جابجايي
* تيپ B3 بدترين پيشآگهي را دارد.
مكانيسم شكستگي: اغلب بيماراني كه دچار شكستگي گردن فمور شدهاند سابقه تروماي جزيي را ذكر ميكنند به طور كلي دو مكانيسم در ايجاد اين شكستگي ذكر شده است:
1- سقوط روي زمين به نحوي كه تروكانتر بزرگ در معرض ضربه مستقيم قرار گيرد.
2- چرخش اندام به خارج كه در اين حالت خلف گردن در لبه خلفي استابولوم گير ميكند و از طرف ديگر سر فمور در قدام توسط كپسول و ليگامان ايلئوفمورال فيكس است و در نتيجه شكستگي گردن فمور رخ ميدهد.
* مكانيسم سوم كه امروزه در اين شكستگي ذكر شده است عبارت است از: استرس مداوم كه باعث ايجاد شكستگي ميكروسكوپي و ماكروسكوپي Microfracture و Macrofracture ميشود.
در افراد جوان شكستگيهاي گردن فمور ناشي از تروماي شديد بوده و معمولاً از ضربه مستقيم به شفت فمور و انتقال نيرو به ناحيه گردن فمور از طريق شفت فمور ميباشد. در افراد جوان به دليل جابجايي زياد شكستگي و آسيب شديد نسج نرم، عوارض اين شكستگيها بيشتر است.
در مواردي كه شكستگي استرس يا شكستگيهاي درهم رفته (Impacted ) وجود دارد ممكن است تنها علامت بيمار درد كشاله ران يا درد منتشر به قسمت داخلي زانو باشد و بيمار همراه با لنگش توانايي راه رفتن را داشته باشد و اگر در راديوگرافي اوليه تشخيص صورت نگيرد احتمال جابجايي شكستگي در هم فرو رفته وجود دارد. در مواردي كه شكستگي استرس با راديوگرافي اوليه بنظر نرمال مراجعه نموده اما علائم شامل درد باقيمانده است بررسيهاي بيشتر با راديوگرافي ، اسكن استخوان و MRI ميتواند در تشخيص كمك كننده باشد.
درمان
درمان براي دو گروه از بيماران شرح داده شده است:
گروه اول: بيماران دچار شكستگي درهم فرو رفته (Impacted ) و شكستگي بدون جابجايي (Garden I & II) ، در اين بيماران درمان انتخابي فيكساسيون داخلي است. تنها در بيماراني با گاردن تيپ I شكستگي كه اختلالات مديكال جدي دارند. مثل كسي كه اخيراً دچار انفاركتوس قلبي بوده است درمان كنسرواتيو تا كاهش درد و سپس انتقال بيمار از رختخواب به ويلچر درمان مناسبي خواهد بود. حتي در اين بيماران كه بيهوشي عمومي خطرناك خواهد بود بعضيها توصيه به فيكساسيون داخلي شكستگي تحت بيحسي موضعي ميكنند. بايد توجه داشت كه شكستگي تيپ I گاردن در 15% موارد و شكستگيهاي تيپ II گاردن در 100% موارد بدون عمل جراحي جابجا خواهند شد بنابراين درمان جراحي در اين شكستگيها ترجيح داده ميشود.
گروه دوم: در مورد گروه دوم كه شامل گاردن تيپ III و گاردن تيپ IV ميشود درمان انتخابي جراحي و فيكساسيون داخلي ميباشد. استفاده از پروتز در درمان اين شكستگيها به عنوان يك متد درماني نجاتبخش پيشنهاد شده است كه البته مزايا و معايبي دارد.
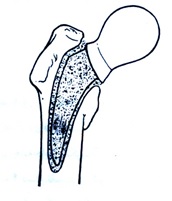
پروتز سر فمور
(هميآرتروپلاستي هيپ)
* مزاياي استفاده از پروتز سرفمور عبارتند از:
1- استفاده از پروتز به بيمار اجازه ميدهد كه بلافاصله بعد از عمل جراحي روي اندامش بايستد و بتواند فعاليتهاي خويش را از سر گيرد.
2- استفاده از پروتز شانس به وجود آوردن عوارضي مثل نكروز سر و نانيونيون را از بين ميبرد.
* معايب استفاده از پروتزسر فمور:
1- احتمال عفونت بعد از عمل جراحي
2- شكستگي پروتز ياشل شدن در اثر استرس مكرر
3- عوارض جراحي گذاشتن پروتز خيلي وسيعتر و با خونريزي بيشتر از عمل جراحي فيكساسيون شكستگي است.
4- بهترين نتايجي كه از گذاشتن پروتز به دست مي آيد قابل مقايسه با بهترين نتايج فيكساسيون داخلي شكستگي نيست.
*انديكاسيونهاي گذاشتن پروتز در شكستگيهاي گردن فمور
* چهار انديكاسيون نسبي گذاشتن پروتز سر فمور:
1- سن فيزيولوژيك بالاي 60 سال
2- شكستگي دررفتگيهاي سرفمور به نحوي كه قسمت فوقاني سر فمور كه تحملكننده وزن است درگير باشد
3- استئوپروز
4- در بيماراني كه ناتوان بوده و قادر به راه رفتن نيستند به منظور كاهش درد و تسهيل مراقبتهاي بهداشتي
انديكاسيونهاي قطعي گذاشتن پروتز:
1- عدم توانايي در جااندازي و ثابت كردن شكستگي به طور رضايتبخش
2- شكستگيهاي گردن فمور كه چند هفته پس از عمل جراحي فيكساسيون خود را از دست ميدهند.
3- بدخيميها، خواه بطور لوكاليزه باعث شكستگي پاتولوژيك شده باشند و خواه باعث كوتاه شدن عمر بيمار شده باشند.
4- وجود بيماريهاي همراه در هيپ مثل نكروز آواسكولر ايديوپاتيك- آرتريت روماتوئيد- استئوآرتريت دژنراتيو.
5- شكستگي گردن فمور در فردي كه دچار تشنجات غير قابل كنترل است(كه باعث بهم خوردن فيكساسيون خواهد شد).
6- شكستگيهاي قديمي گردن فمور (بيش از سه هفته از وقوع آن گذشته باشد).
7- شكستگي گردن فمور همراه با دررفتگي سر فمور، در اين حالت نكروز سر قطعي است.
8- شكستگي گردن فمور در فردي كه نتواند بيش از يك بار عمل جراحي را تحمل كند.
9- بيماراني كه سايكوز يا عقبافتادگي ذهني دارند. در اين افراد به دليل اينكه فرد نميتواند بعد از عمل جراحي با جراح همكاري داشته باشد از همان ابتدا پروتز ميگذاريم.
شكستگي استرس (Stress fracture) گردن فمور
اين شكستگيها معمولاً در افراد جوان و فعالي كه به طور ناگهاني و بدون عادت قبلي دست به فعاليتهاي شديد مثل دويدن يا راه رفتن در مسافتهاي طولاني ميزنند رخ ميدهد .

شكستگي ناشي از استرس در گردن فمور
در افراد پير كه اين شكستگيها ناكامل و يا بدون جابجايي است، به خوبي ميتوان با درمانهاي غير جراحي مانند استفاده از عصا و عدم تحمل وزن روي اندام مبتلا آن را درمان كرد بخصوص اگر خط شكستگي از مديال (قسمت تحتاني) گردن فمور آغاز شده باشد چنانچه خط شكستگي از لاترال (قسمت فوقاني) گردن فمور آغاز شده باشد و يا چنانچه بيمار در محدود كردن فعاليتهايش، استفاده از عصا و عدم تحمل وزن روي اندام مبتلا با ما همكاري نكند، بهتر است شكستگي را به طريقه جراحي ثابت كنيم.
*شكستگيهاي پاتولوژيك گردن فمور
پروگزيمالفمور محل شايعي براي متاستاز نميباشد. شكستگيهاي پاتولوژيك ناشي از متاستاز به گردن فمور به خوبي با حذف سر و گردن و گذاشتن پروتز درمان ميشوند. بهتر است پروتزرا با سيمان ارتوپدي، داخل كانال استخوان فمور فيكس كنيم.
اولين انديكاسيون جراحي در شكستگيهاي متاستاتيك درد است و بعد از آن تحرك زودرس بيمار و تحمل وزن روي اندام مبتلا فوقالعاده مهم است. بررسي دقيق استابولوم و ساير قسمتهاي شفت فمور از نظر ابتلا به متاستاز الزامي است در مواردي كه استابولوم هم درگير باشد تعويض كامل مفصل هيپ (آرتروپلاستي توتال) بهترين درمان خواهد بود.
شكستگيهاي گردن فمور ناشي از راديوتراپي
اگر بيمار به دليل بدخيميهاي لگني راديوتراپي شود شكستگي گردن فمور ميتواند ماهها بعد از راديوتراپي ايجاد شود.
البته بايد توجه داشت كه شكستگي پاتولوژيك ناشي از متاستاز بدخيمي لگن به گردن فمور نباشد. بيشترين بدخيميهايي كه متعاقب راديوتراپي جهت آنها شكستگي گردن فمور ناشي از راديوتراپي در آنها ذكر شده است. كانسر سرويكس- رحم و تخمدان بوده است. در 40-20% موارد ابتلاي اين شكستگي دو طرفه است و فاصله زماني بين راديوتراپي و وقوع شكستگي بين 12-5 ماه بوده است.
علامت شايع معمولاً در اين نوع شكستگيها درد است كه خودبخود شروع شده و در ناحيه هيپ – كشاله ران و مديال ران و گاهي با انتشار به زانو است «معمولاً درد و ظهور آن با يك فاصله زماني بطور متوسط 7/1 ماه نسبت به وقوع شكستگي تقدم دارد».
* اولين علامت راديولوژيك وقوع اين شكستگيها بروز يك خط عرضي نامنظم از افزايش دانسيته در گردن فمور است و در راديوگرافي AP موقعي كه خط شكستگي ناكامل است جدا شدگي در قسمت لاترال گردن فمور به چشم ميخورد.
در شكستگيهاي ناشي از راديوتراپي، نانيونيون و نكروز آواسكولر شيوع كمتري از شكستگيهاي ناشي از تروما دارند- در نماي ميكروسكوپي استخوان ناحيه گردن فمور قبل از شكستگي، مشاهده ميشود كه المانهاي سلولي بافت استخوان و سلولهاي چربي داخل استخوان همگي دچار نكروز شده و ترابكولهاي استخوان كاهش ضخامت پيدا كردهاند.
درمان:
در درمان اين شكستگيها ، اگر طول عمر بيمار كوتاه و حدود چند هفته تا چند ماه است، بهتر است سر و گردن را حذف و از پروتز سر فمور استفاده كنيم تا بيمار بتواند در اين مدت استفاده فعال از اندامش داشته باشد. در شكستگي كه به تازگي ايجاد شده و جابجايي آن مختصر است و نيز طول عمر بيمار كوتاه نيست بهتر است شكستگي را به شكل جراحي فيكس كنيم.
شكستگي گردن فمور همراه با شكستگي شفت در همان طرف
معمولاً اين نوع شكستگي در تصادفات رخ ميدهد. در جريان تصادفات ، زانو و ديستال ران به شدت با داشبورد اتومبيل برخورد كرده و علاوه بر شكستگي شفت فمور ، تمام نيرو در ناحيه شكستگي خنثي نشده و مقداري به گردن فمور انتقال مييابد و باعث شكستگي در اين ناحيه ميشود. در 50% موارد اين شكستگيها در بدو امر تشخيص داده نميشود. حتي اگر در بدو امر شكستگي گردن فمور همراه با شفت مشاهده نشده باشد در انتهاي عمل جراحي فيكساسيون شفت فمور ، راديوگرافي هيپ بايستي مجدداً تكرار شود.
در 6-5% شكستگيهاي شفت فمور ، شكستگي گردن فمور نيز به همراه آن رخ داده است. شكستگي شفت فمور معمولاً در ناحيه وسط استخوان و چند قطعه است. در اين موارد درمان عبارتست از عمل جراحي و ثابت كردن هر دو شكستگي.
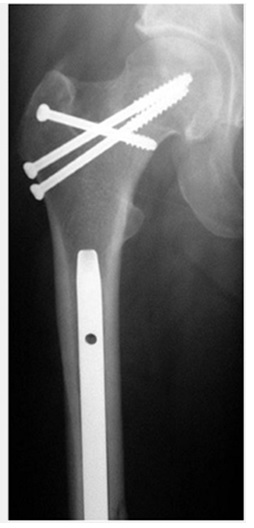
شكستگي گردن فمور همراه با شفت فمور . شكستگي گردن فمور با سه عدد پيچ و شكستگي شفت فمور با نيل رتروگراد فيكس شده است.
عوارض شكستگيهاي گردن فمور
a - عوارض زودرس
1- مورتاليتي: در افراد مسن با اين شكستگي در خلال سال اول مورتاليتي بين 50-14% ذكر شده است.
بعد از آن مورتاليتي به حد نرمال متناسب با گروه سني بيمار تنزل پيدا ميكند. بيشترين مورتاليتي در دوره حول و حوش عمل جراحي خواهد بود. در خلال 6 ماه اول هم بالا خواهد ماند. حتي در آخرين مقالات با جديدترين متد فيكساسيون شكستگي و تحرك زودرس بيمار هم مورتاليتي عمل حدود 5% و در خلال سال اول 25% خواهد بود.
2- عفونت: استفاده از آنتيبيوتيك پروفيلاكتيك امروزه باعث كاهش عفونت استافيلوكوكي متعاقب عمل جراحي از 5% به 1% در عفونت شديد زخم و از 4% به 1% در عفونتهاي خفيف زخم شده است.
عفونت متعاقب عمل جراحي، همراه با استئوميليت، آرتريت سپتيك و دررفتگي سپتيك مفصل هيپ عارضه ناگواري ميباشد و به دليل اينكه شكستگيهاي گردن فمور داخلي كپسولي است احتمال آلوده شدن مفصل متعاقب عفونت اين شكستگيها بالا ميباشد. چنانچه عفونت رخ دهد شكستگي بهبود نمييابد و به دنبال عفونت امكان نجات سر وجود ندارد و سر فمور سكستره ميشود. دادن آنتيبيوتيك پروفيلاكتيك (سفالوسپورين 1 گرم بلافاصله قبل از عمل و سپس براي مدت سه روز 1 گرم هر 8 ساعت پس از عمل جراحي بطور بارزي باعث كاهش آمار عفونت متعاقب جراحي شكستگي گردن فمور ميشود.
3- عوارض ترومبوآمبوليك و ترومبوز وريدهاي عمقي:
آمبولي ريه چهارمين علت شايع مرگ در بيماران دچار شكستگي هيپ ميباشد. البته اگر پروفيلاكسي انجام شود عارضه خونريزي ناشي از آن بخصوص در بيماران مسن ميتواند در 24% بيماران رخ دهد.
بدون پروفيلاكسي ترومبوز وريدي عمقي در بيش از 50% بيماران و آمبولي ريه كشنده در 5-2 درصد بيماران رخ ميدهد.
براي پروفيلاكسي هپارين با وزن مولكولي پايين (LMWH) مثل (Fragmin) 5000u يك بار در روز استفاده ميشود. تنها مورد عدم استفده از اين دارو امكان انجام بيحسي اسپاينال ميباشد چرا كه در اين صورت امكان وقوع عوارضي مثل خونريزي اپيدورال در بيماري كه LMWH دريافت كرده است ، زياد است.
عوارض تأخيري
1- نان يونيون (non-Union) : در 30-20% بيماراني كه دچار شكستگي گردن فمور با جابجايي اوليه قابل توجه ميباشند، رخ مي دهد. عدم وجود لايه كامبيوم پريوست در گردن فمور عامل قابل توجهي در بروز نان يونيون است. يونيون در گردن فمور تماماً از طريق مكانيسم بهبود آندوستال و مستقيم رخ ميدهد كه خود يك روند كند و تدريجي است تا بهبودي كلينيكال و راديولوژيك رخ دهد.
شكستگي گردن فمور ظرف مدت 6 ماه بايستي يونيون داشته باشد، اگر شواهدي از يونيون وجود ندارد، يا اگر بيمار ظرف مدت 6-3 ماه از عمل جراحي همچنان درد دارد آن موقع يونيون تأخيري (سه ماه) و يا نان يونيون (6 ماه) بايستي مدنظر قرار گيرد. البته منبع درد بيمار بايد مشخص شود كه آيا نكروز آواسكولر رخ داده كه باعث درد بيمار است يا نان يونيون. بهترين وسيله تشخيص نكروز آواسكولر MRI است كه البته به دليل وجود وسيله فلزي در محل عملي نيست، بنابراين از اسكن استخوان در تشخيص نكروز آواسكولر و تفرق علت درد استفاده ميشود و سپس انجام CT scan براي بررسي محل شكستگي و وجود يا عدم وجود نان يونيون.
جااندازي دقيق و فيكساسيون محكم شكستگي بيشترين تأثير را در كاهش ميزان نانيونيون دارد. بگفته برخي مؤلفين با پيشرفتهايي كه در فيكساسيون جراحي اين شكستگيها شده است ميزان نانيونيون كمتر از 5% است.
دربررسي بيمار مبتلا به نان يونيون گردن فمور سه مساله بايد ارزيابي شود:
1- زنده بودن يا عدم زنده بودن سر فمور 2- ميزان جذب استخوان گردن در محل نان يونيون
3- وجود يا عدم وجود استئوپروز
درمان نان يونيون بر اساس سن
1- بيماران مسن: درمان نان يونيون، آرتروپلاستي مفصل هيپ خواهد بود كه نوع آرتروپلاستي بر حسب سن بيمار و وضعيت استخوان خواهد بود. اگر بيمار فردي مستقل با همكاري مناسب بود و الگوي طبيعي از زندگي روزمره دارد، آرتروپلاستي توتال هيپ انجام خواهد شد و اگر بيمار فردي مسن با اختلال هوشياري نسبت به محيط باشد كه همكاري مناسبي ندارد و بيشتر در خانه و محدوده آن زندگيميكند همي آرتروپلاستي درمان مناسبي خواهد بود.
2- بيماران جوان: در بيماران جوان تقسيمبندي Leighton براي تصميمگيري در مورد درمان ارايه شده است.
تيپ I : فيكساسيون ناكافي بوده يا ريداكشن غير آناتوميك است كه معمولاً ظرف 6 هفته اول پس از عمل جراحي اوليه رخ ميدهد.
تيپII : از دست رفتن فيكساسيون همراه با جابجايي شكستگي
تيپ III : نان يونيون فيبرو بدون بهم خوردن ريداكشن و فيكساسيون و بدون جابجايي شكستگي
*درمان تيپ I : شامل برداشتن وسيله فيكساسيون، استئوتومي در محل شكستگي و قرار دادن وسيله فيكساسيون با ثبات بيشتر است.
* درمان تيپII : اين نوع نان يونيون بيشتر بصورت تأخيري، حدود سه ماه پس از جراحي اوليه رخ ميدهد و درمان مؤثر آن استئوتومي اينترتروكانتريك به صورت ايجاد والگوس در هيپ و تبديل پاول تيپ III به پاول تيپ I و كاهش نيروي لغزش در محل شكستگي و تبديل آن به نيروي كمپرشن است .
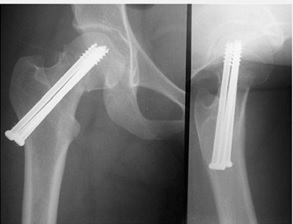
تيپ II نان يونيون گردن فمور كه بيشتر از سه ماه از فيكساسيون گذشته اما به دليل اينكه قرار گرفتن پيچها خيلي به هم نزديك و در مركز سر فمور بوده فيكساسيون به تدريج بهم خورده است.
* درمان تيپ III : اين سناريويي نادر است. بيمار بيشتر با علايم درد و آزردگي خفيف و خستگيپذيري زودرس هيپ مبتلا در پيادهروي مراجعه مينمايد. درمان اين تيپ انجام سوراخهاي متعدد در گردن فمور تا سر فمور با عبور از محل نانيونيون براي باز كردن كانال مدولر در محل نانيونيون فيبرو و ايجاد كالآندوستال است كه يا با پيچهاي كانوليتد (Canulated Screw) يا با DHS انجام خواهد شد.
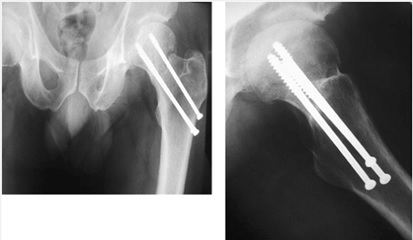
نانيونيون فيبرو بدون از دست رفتن فيكساسيون يا دفورميتي مشخص
* نكته مهم: در بيماراني كه دچار نان يونيون گردن و نكروز آواسكولر سر فمور باشند درمان مناسب ميتواند حذف سر و انجام آرتروپلاستي هيپ باشد.
نكروز آواسكولر (Avascular Necrosis)
يكي از دو عارضه وخيم و تأخيري شكستگي گردن فمور است هرچند نكروز استخوان متعاقب ايسكمي در مراحل اوليه رخ ميدهد اما كلاپس سگمنتال تأخيري به دليل كلاپس استخوان سابكندرال و غضروف مفصلي پوشاننده استخوان نكروزه در مراحل بعد همراه با تحمل وزن روي مفصل مبتلا رخ ميدهد و از نظر كلينيكال تا 2 سال پس ازوقوع شكستگي ممكن است رخ دهد.
* انسيدانس نكروز آواسكولر در شكستگي بدون جابجايي گردن فمور حدود 11% است. هرچه شكستگي بيشتر جابجا باشد انسيدانس نكروز آواسكولر بالاتر خواهد بود.
* هرچند وقوع كلاپس سگمنتال تأخيري تا 17 سال پس از وقوع شكستگي هم گزارش شده است. اما 80% اين عارضه ظرف دوسال اول پس از وقوع آسيب رخ ميدهد. انسيدانس اين عارضه بين 27-7% گزارش شده است و در گاردن تيپ IIIو IV انسيدانس آن بيشتر است. در خانمها بيشتر از آقايان رخ ميدهد و اگر عمل جراحي مجدد در بيماري كه فيكساسيون شكستگي در او بهم خورده است، انجام شود انسيدانس كلاپس سگمنتال تأخيري در اين بيمار بيشتر خواهد بود.
از منابع عروقي مغذي سرفمور كه عروق ريتناكولار- عروق اينترااستوس و عروق ليگامان ترس ميباشد، در شكستگي گردن فمور بخصوص نوع يا جابجايي عروق اينترااستئوس و تا حد زيادي عروق رتيناكولار آسيب ديدهاند و عروق مغذي سر در اين موارد تنها عروق ليگامان ترس و ارتباط آنها با عروق اپيفيزيال لاترال خواهد بود كه (سالم بودن با آسيب ديدن عروق اپيفيزيال لاترال نقش تعيينكننده و مهمي در وقوع نكروز آواسكولر دارد).
تشخيص: تشخيص نكروز آواسكولر با راديوگرافي ساده است كه افزايش دانسيته قسمت نكروزه نسبت به ساير قسمتهاي استخوان مشخصكننده آن ميباشد، در مراحل اوليه كه نتوان نكروز را در راديوگرافي ديد، انجام MRI ميتواند در تشخيص زودرس نكروز سر كمك كننده باشد.
درمان: در افراد مسن تعويض مفصل (آرتروپلاستي) درمان مناسبي خواهد بود كه بر حسب سن بيمار و ميزان فعال بودن وي ميتواند هميآرتروپلاستي يا توتال آرتروپلاستي باشد. در افراد جوان درمانهاي مختلفي از جمله استئوتومي فمور، پيوند استخوان به عنوان درمان سمپتوماتيك و نيز هميآرتروپلاستي يا حتي آرتروپلاستي توتال به عنوان راه حل نهايي ذكر شده است.
شكستگيهاي اينترتروكانتريك
انسيدانس اين شكستگيها بر حسب جنس و نژاد و از كشوري به كشور ديگر متغير است. در آمريكا ساليانه بيش از 000/200 مورد شكستگي اينترتروكانتريك رخ ميدهد، انسيدانس آن در زنان 63در صدهزار و در مردان 34 در صد هزار ميباشد. در سابقه اين بيماران نسبت به شكستگيهاي گردن فمور ، سن بالاتر، افزايش ميزان بيماريهاي همراه و سابقه وقوع شكستگيهاي ديگر مربوط به استئوپروز وجود دارد. ميزان مرگ و مير ناشي از اين شكستگيها 20-15% است و سن متوسط وقوع آنها در سن بين 76-66 سال است. مرگ و مير ناشي از اين شكستگيها در سه ماهه اول بعد از شكستگي دو برابر مبتلايان به شكستگي گردن فمور است. علت اين مرگ و مير بالاتر چند مساله است:
1- متوسط سني در شكستگي اينترتروكانتريك چهار و نيم سال بيشتر است.
2- تروماي شديدتري جهت ايجاد شكستگي اينترتروكانتريك لازم است.
3- خونريزي حين عمل در اين شكستگيها بيشتر است.
4- عمل جراحي اين شكستگيها وسيعتر و طولانيتر از عمل جراحي شكستگيهاي گردن فمور است.
مكانيسم ضايعه:
در افراد جوان اين شكستگي معمولاً در اثر آسيب با انرژي بالا مثل تصادف اتومبيل، سقوط از ارتفاع رخ ميدهد. در بيش از 90% بيماران مسن دچار اين شكستگي، با يك زمين خوردن ساده دچار آن شدهاند تمايل به زمين خوردن با افزايش سن افزايش مييابد و تحت تأثير عواملي مثل: كاهش قدرت بينايي، كاهش قدرت عضلاني، فشار خون متغير، رفلكسهاي كاهش يافته، بيماريهاي عروقي و پاتولوژي موسكولواسكلتال همراهي ، قرار دارد.
*طبق آمار البته تنها 10-5% زمين خوردنها در زنان سفيد پوست باعث شكستگي شده و تنها كمتر از 2% آنها منجر به شكستگيهاي هيپ ميشود. طبق بررسيهاي انجام شده براي اينكه زمينخوردن فرد باعث شكستگي شود بايد 4 فاكتور وجود داشته باشد:
1- بيمار بايد روي مفصل هيپ يا نزديك به آن زمين خورده باشد. 2- رفلكسهاي محافظتي براي كاهش انرژي سقوط به حدي پايينتر از حد لازم براي ايجاد شكستگي، ناكافي باشد.3- جذب كنندههاي موضعي شوك مثل عضلات و چربي اطراف هيپ، كافي نباشد. 4- قدرت استخوان در مفصل هيپ جهت تحمل ضربه كافي نباشد.
علائم باليني:
اندام كوتاه بوده و حدود 90درجه اكسترنال روتيشن دارد. ميزان اكسترنال روتيشن در اين شكستگيها بيشتر از گردن فمور است. ممكن است در ناحيه هيپ، تورم و اكيموز وجود داشته باشد. همچنين حركت دادن اندام معمولاً دردناك است. اين شكستگيها به ندرت بصورت باز هستند. بيحركت نمودن فوري شكستگي توسط تراكشن باعث جلوگيري از آسيب بيشتر نسج نرم و كاهش درد ميشود.
علائم راديوگرافيك:
وجود شكستگي توسط راديوگرافي AP لگن و نيز AP و لاترال هيپ مبتلا تأييد ميشود. انجام راديوگرافي لگن امكان مقايسه طرف مبتلا با سمت سالم را ميسر ميسازد. انجام راديوگرافي در ْ15-10 اينترنال روتيشن هيپ مبتلا به وضوح بيشتر خط شكستگي در راديوگرافي كمك ميكند.
در مواقعي كه راديوگرافي به تشخيص كمك نكند انجام اسكن استخوان با Tc99 يا MRI كمك كننده ميباشد.
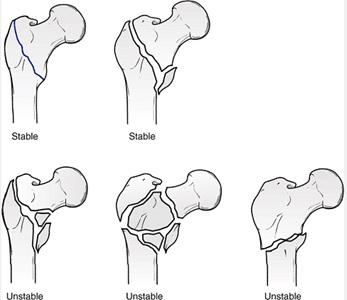
تقسيمبندي:
تقسيم بندي رايج تقسيمبندي Evans است، كه به اين نكته پي برد كه ثبات جااندازي اين شكستگي در جا انداختن و برقراري تداوم كورتكس ناحيه پوسترومديال است. او بر اين اساس اين شكستگيها را به دو گروه با ثبات Stable وبيثبات Unstable تقسيم كرد. در نوع Stable كورتكس پوسترومديال سالم بوده يا خردشدگي جزيي بوده و به دستآوردن جااندازي با ثبات امكانپذير ميباشد. در نوع Unstable بدست آوردن جااندازي با ثبات به دليل خردشدگي كورتكس پوسترومديال امكانپذير نيست.
تقسيمبندي Evans
شكستگي Stable : عدم خردشدگي و برقراري تداوم كورتكس پوسترومديال
شكستگي un stable : خردشدگي و عدم تداوم در كورتكس پوسترومديال
تقسيمبندي Orthopaedic Trauma Association (OTA)
دراين تقسيمبندي اين شكستگيها به سه گروه تقسيم ميشوند:
گروه اول: شكستگي ساده (2 قسمتي) است و خط شكستگي از تروكانتر بزرگبه سمت كورتكس مديال ميرود. كورتكس لاترال در سمت تروكانتر بزرگ سالم است.
گروه دوم: شكستگي خورد شده (Comminuted) است و قطعهاي در پوسترومديال وجود دارد. كورتكس لاترال سالم است. شكستگيها در اين گروه unstable ميباشند.
گروه سوم: خط شكستگي از كورتكس مديال به لاترال امتداد يافته است. اين گروه شامل شكستگي reverse oblique يا به عبارتي ساب تروكانتريك ميباشد.
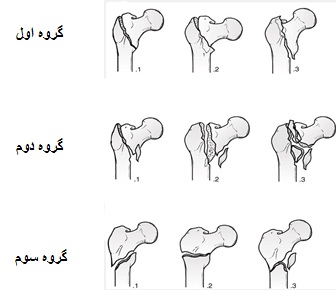
تقسيمبندي OTA
درمان:
در گزارشات اوليه و ساليان قبل متخصصين استفاده از كشش را به عنوان يك درمان مطلوب در شكستگيهاي اينترتروكانتريك توصيه ميكردند ولي به علت مرگ و مير و ناتواني زياد ناشي از عوارضي مثل زخم بستر، عفونتهاي ادراري (UTI) – كنتراكچر مفصل- پنوموني و عوارض ترومبوآمبوليك امروزه توصيه نميشود. بعلاوه نتيجه درمان با كشش نيز معمولاً واروس دفورميتي و كوتاهي اندام بوده است. معهذا در مواردي كه امكان عمل جراحي نباشد مثل بيماري كه اخيراً دچار سكته قلبي شده باشد استفاده از كشش در درمان تنها راه درمان خواهد بود. همينطور در بيماري كه راه نميرود و ناراحتي ناچيزي از شكستگي دارد، درمان كنسرواتيو خواهد بود.
بهرحال به دليل عوارض فوقالذكر استفاده از درمان جراحي و فيكساسيون شكستگي درمان انتخابي خواهد بود در يك گزارش ميزان مرگ و مير ناشي از اين شكستگيها در درمان با كشش حدود 6/34% و با درمان جراحي و ثابت كردن شكستگي و تحرك زودرس بيمار حدود 5/17% بوده است. مزاياي استفاده از درمان جراحي در اين شكستگيها عبارت است از:
*بهحركت انداختن سريع بيمار، كاهش ميزان مرگ و مير، كاهش مدت بستري بودن در بيمارستان، به دست آوردن عملكرد بهتر اندام و تسهيل در مراقبتهاي بهداشتي.
مدت كشش اگر بعنوان درمان انتخاب شود12-10 هفته ميباشد.
در درمان جراحي اين شكستگيها در سنوات گذشته وسايل مختلفي امتحان شده است و نهايتاً امروزه از وسيلهاي به نام پيج كمپرشن ديناميك هيپ (DHS) استفاده ميشود.
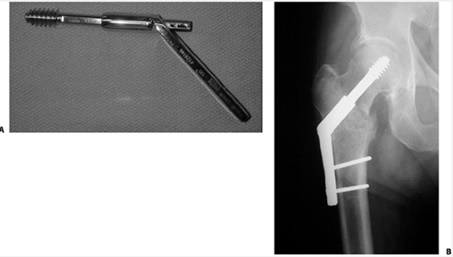
عكس و راديوگرافي نشانده پيچ ديناميك هيپ (DHS) براي فيكساسيون شكستگي اينترتروك است
عوارض:
از عوارض اين شكستگيها ميتوان : مرگ و مير، عفونت، از دست رفتن فيكساسيون، جوش خوردن معيوب (Malunion) به شكل واروس يا دفورميتي چرخشي، جوش نخوردن و نكروز اسپتيك را نام برد.
شكستگيهاي پاتولوژيك اينترتروكانتريك
معمولاً ثانوي به متاستاز تومورهاي بدخيم به اين ناحيه ايجاد ميگردد. بيماراني كه دچار اين شكستگي شدهاند و يا اينكه دچار متاستاز به اين ناحيه بدون شكستگي پاتولوژيك هستند و انتظار ميرود كه لااقل چند ماه ديگر عمر داشته باشند، بايد تحت عمل جراحي قرار گيرند. درمان شامل عمل جراحي و جااندازي، اكسيزيون تومور و پر كردن محل متاستاز با سيمان ارتوپدي و فيكساسيون داخلي است. در مواردي كه متاستاز وسيع است و سر و گردن فمور را هم درگير كرده است درمان حذف آن ناحيه و استفاده از پروتز سر فمور است.
شكستگيهاي تروكانتر بزرگ Greater trochanteric fracture
شكستگي ايزوله تروكانتر بزرگ هرچند نادر است اما مشخصاً در افراد مسن ناشي از ضربه مستقيم رخ ميدهد. علايم باليني شامل: درد بخصوص در تحمل وزن و حركت هيپ است. اكيموز چندان شايع نيست اما ميتواند رخ دهد. جابجايي قطعه تروكانتر بزرگ اگر رخ دهد معمولاً به سوپريور و پوستريور خواهد بود و عامل دفورمان عضلات اكسترنال روتاتور هيپ ميباشند. اگر شكستگي بدون جابجايي باشد در راديوگرافيهاي معمول كه شامل AP لگن و AP و لاترال هيپ مبتلا است، ممكن است تشخيص داده نشود و در اين مورد از اسكن استخوان با TC99 و CT scan و MRI براي تشخيص كمك ميگيريم.
درمان:
درمان شكستگيهاي تروكانتر بزرگ معمولاً غير جراحي است. مكانيسم ابداكتور معمولاً بهم نخورده است. چراكه اغلب قسمتي از تروكانتر و نه همه آن درگير ميشود. حتي شكستگيهايي با بيش از 1cm جابجايي نيز با بافت فيبر و يا استخوان آنقدر يونيون پيدا ميكنند كه فونكسيون عضله ابداكتور برقرار شود. بنابراين درمان سمپتوماتيك بوده و بيمار به كمك چوب زير بغلي تا بهبود علايم ، تحمل وزن روي اندام مبتلا نخواهد داشت و بتدريج به فعاليتهاي معمول برميگردد در مواردي كه بيمار جوان و فعال بوده و شكستگي جابجايي زياد دارد اقدام به عمل جراحي ميشود.
شكستگيهاي تروكانتر كوچك (Lesser Trochanttic Fracture)
اغلب در نوجوانان رخ ميدهد و ثانوي به انقباض شديد و ناگهاني عضله ايليوپسواس ميباشد كه منجر به كندگي تروكانتر كوچك ميشود.
* در افراد مسن، شكستگي و كندگي ايزوله تروكانتر كوچك پاتوگنومونيك شكستگي پاتولوژيك در ناحيه پروگزيمال فمور و معمولاً ناشي از متاستاز است، در اين موارد درمان جراحي خواهد بود. در مواردي كه پاتولوژي مطرح نباشد بخصوص در نوجوانان درمان سمپتوماتيك و عدم تحمل وزن و استفاده از چوب زير بغلي تا بهبود علائم خواهد بود.
شكستگيهاي سابتروكانتريك (Sub Trochanteric Fracture)
شكستگيهاي سابتروكانتريك در منطقهاي در حد تروكانتر كوچك تا 5 سانتيمتر از آن رخ ميدهد. به عبارت ديگر حد فاصل بين تروكانتر كوچك و ناحيه ايسموس ديافيز استخوان ران( ناحيه ايسموس ديافيز تنگترين ناحيه كانال مدولر استخوان فمور بوده كه تقريبآً در حد وسط يك سوم فوقاني و دوسوم تحتاني فمور واقع شده است) ناحيه سابتروكانتريك نام دارد.
اين شكستگي در 2 گروه سني رخ ميدهد:
1- در افراد جوان كه شكستگي ناشي از ضربه با انرژي بالا ميباشد.
2- در افراد مسن كه دچار استئوپروز ميباشند شكستگي ناشي از زمين خوردن است.
* البته با افزايش متوسط عمر تعداد شكستگيهاي پاتولوژيك و شكستگيهاي اطراف پروتز هيپ روند فزايندهاي دارد.
* شكستگيهاي سابتروكانتريك بطور مشخص در منطقه تبديل استخوان كانسلوس به استخوان كورتيكال رخ ميدهد كه اين باعث وارد آمدن حداكثر استرس در اين ناحيه است. مسئلهاي كه هم در ايجاد شكستگي و هم در روند بهبود اين شكستگيها مؤثر است. بهمين دليل اين شكستگيها اغلب چند تكهاي ميباشند. بعلاوه يونيون در آنها كند است.
علائم و نشانهها:
علائم مشابه يك شكستگي اينترتروكانتريك يا يك شكستگي شفت فمور است.
گاهي اين شكستگيها باز هستند كه در اين موارد با آسيب شديد نسج نرم همراه ميباشند. به علت اينكه نيروي ايجاد كننده اين شكستگي قابل توجه است، بيمار بايد از نظر آسيبهاي ساير نقاط بدن نيز بررسي شود. گاهي خونريزي در محل شكستگي به داخل كمپارتمانهاي ران آنقدر شديد است كه بيمار دچار شوك هيپوولميك ميشود. در اين شكستگيها آسيب عروق و اعصاب اندام شايع نيست اما مثل هر شكستگي ديگر در اندامها كنترل نبض و معاينه عصبي اندام بايستي جزء معاينات روتين باشد.
تقسيمبندي:
تقسيمبنديهاي متعددي براي اين شكستگيها ارائه شده است. هدف از تقسيمبندي اين شكستگيها ارائه سيستمي است كه از روي آن بتوان طرح درمان را ريخت، پيشآگهي و عوارض را استنباط كرد و در ارتباط بين كادر درمان بتوان از آن استفاده كرد.
از تقسيمبنديهاي متعدد براي اين شكستگيها ميتوان به تقسيمبندي fielding اشاره كرد كه اين شكستگيها را به سه گروه تقسيم ميكند:
تيپ I : شكستگيهايي كه در حد تروكانتر كوچك باشد.
تيپ II : شكستگيهايي كه يك اينچ زير تروكانتر هستند.
تيپ III : شكستگيهايي كه حد فاصل 1 تا 2 اينچ زير تروكانتر كوچك هستند.
علائم راديولوژيك:
راديوگرافي AP و لاترال در ارزيابي اين شكستگيها ضروري است. علاوه بر اين، يك راديوگرافي از لگن جهت رد دررفتگي هيپ يا شكستگي لگن ضروري است.
درمان:
درمان اين شكستگيها امروزه جراحي و فيكساسيون شكستگي است. درمان غير جراحي كه معمولاً با تراكشن از طريق پينترانس كنديلار ديستال فمور و برقراري تراكشن 90-90 (هيپ در فلكش ْ90 و زانو در فلكش ْ90 ) انجام ميشود تنها در سنين كودكي و در افرادي كه به دليل شرايط بد طبي امكان بيهوشي عمومي ندارند انجام ميشود و مدت آن حداقل 16-12 هفته ميباشد.
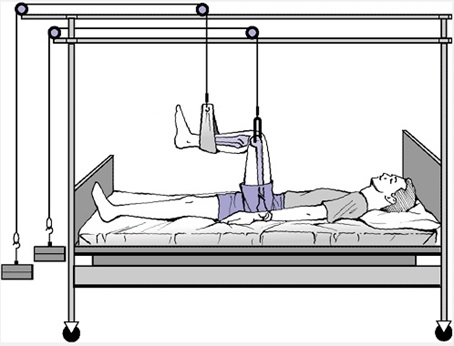
وضعيت بيماري كه شكستگي سابتروكانتريك در وي با تراكشن درمان ميشود
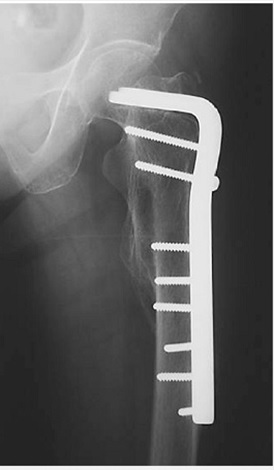
شكستگي سابتروكانتريك كه با پلاك L و پيوند استخوان در قسمت پوسترومديال شكستگي درمان شده است
-