- تاریخ درج : ۲ اردیبهشت ۱۳۹۶
- تعداد بازدید: 24515
- نویسنده : دکتر محسن مردانی کیوی
-
شكستگيهاي مچ پا Ankle fracture
مطالعات انجام شده بيانگر افزايش شكستگيهاي مچ پا از سالهاي 1960 به بعد ميباشد. اين افزايش در انسيدانس در مردان در سنين بالاتر از 60 سال و در زنان در سنين بالاتر از 50 سال بيشتر جلب توجه ميكند. افزايش وزن بدن و سيگاري بودن نيز در افزايش احتمال وقوع شكستگي مچ پا مؤثر ميباشد.
اپيدميولوژي شكستگيهاي مچ پا در كشورهاي پيشرفته تغيير كرده است و بالاترين انسيدانس شكستگيهاي مچ پا در زنان مسن رخ ميدهد. در بيشتر از دو سوم موارد شكستگي مچ پا، تنها شكستگي ايزوله يك مالئول ميباشد و شكستگيهاي بيمالئول در حدود موارد و شكستگيهاي تريمالئول در حدود 7% موارد رخ ميدهد. شكستگيهاي باز نادر بوده تنها در حدود 2% موارد از شكستگيهاي مچ پا را شامل ميشود.
مطالعات راديوگرافيك
انجام راديوگرافيهاي زير در بخشهاي اورژانس و در برخورد اوليه با تروماي مچ پا توصيه ميشود:
1- Mortise view : راديوگرافي روبرو در حاليكه ساق ْ15 به داخل چرخش داشته باشد. در اين راديوگرافي سطح مفصلي فوقاني تالوس بايد با سطح مفصل ديستال تيبيا موازي باشد و فضاي مابين تالوس و مالئول داخلي، ديستال تيبيا و مالئول خارجي بايد با هم مساوي باشد.
2- راديوگرافي AP : به موازات متاتارس دوم كف پا اشعه تابانده ميشود.
3- راديوگرافي لاترال (نيمرخ): در حالي اشعه تابانده ميشود كه پا عمود بر محور طولي تيبيا باشد.
در موارد تروماي حاد استفاده از CT scan براي بررسي بيشتر آسيبهاي استخواني بخصوص سطح مفصل ديستال تيبيا (Tibial plafond) و نيز MRI براي رويت آسيبهاي مخفي غضروفي – ليگاماني و تاندوني اطراف مفصل توصيه ميشود.
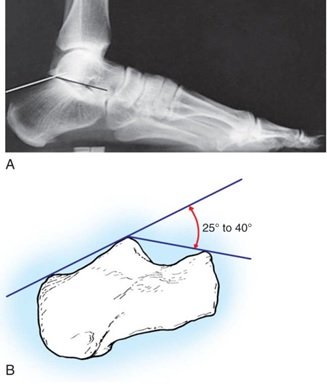
بهم خوردن تداوم ساختمانهاي تشكيل دهنده مفصل پا كه اصطلاحاً (Ankle mortise) ناميده ميشوند، حتي به مقدار ناچيز به خصوص در افراد جوان و فعال باعث ازكارافتادگي ، درد و ناراحتي بيمار خواهد شد. بنابراين در شكستگيها يا دررفتگيهاي اين ناحيه ارزيابي درست از تداوم يا بهم خوردن ساختمانهاي تشكيل دهنده الزامي است و بهترين راديوگرافي براي ارزيابي اين تداوم Mortise view ميباشد كه ارزيابي و معيارهاي زير در آن بررسي ميشود:
1- Talocrural Angle : زاويهاي كه بين خط رسم شده به موازات سطح مفصلي ديستال تيبيا و خط متصلكننده نوك 2 مالئول داخل و خارجي، با هم تشكيل ميشود و بطور نرمال حدود ْ4 ± 83 ميباشد.، اما بايد با طرف سالم مقايسه شود درصورتيكه بيش از 3-2 درجه نسبت به سمت سالم اختلاف داشته باشد، كوتاهي در فيبولا و بهم خوردن مفصل مچ پا رخ داده است.
2- فضاي داخلي خالي Medial clear space : در راديوگرافي Mortise ، فضاي موجود بين حاشيه خارجي مالئول داخلي و حاشيه داخلي تالوس بايستي برابر با فضاي بين حاشيه فوقاني تالوس و حاشيه تحتاني تيبيا باشد. اگر اين فضا بيشتر از 4ميليمتر باشد، شيفت لاترال تالوس رخ داده است.
3- ارزيابي سندسموزيس: شايد مشكلترين قسمت در ارزيابي تداوم مفصل مچ پا باشد. بهترين وسيله براي مطمئن شدن از سلامت سندسموزيس تيبوفيبولار ارزيابي فاصله بين ديواره داخلي فيبولا و سطح انسزيونل (Incisional surface) تيبيا است كه فضاي خالي تيبو فيبولار ناميده ميشود كه بايستي كمتر از 6 ميليمتر باشد.
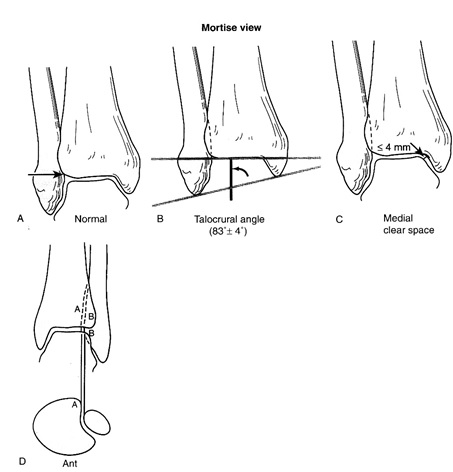
وضعيت راديوگرافيك مچ پاي نرمال mortise view
A - استخوان سابكندرال متراكم بايستي خط ممتدي در اطراف تالوس تشكيل دهد
B - زاويه تالوكورورال و طريقه محاسبه آن
C - فضاي بين تالوس و لاترال مالئول مديال بايستي برابر با فضاي تالوس با ديستال تيبا باشد و بايستي مساوي يا كمتر از 4 ميليمتر باشد.
D - فضاي بين لبه فيبولا و سطح خلفي تيبيا بايستي كمتر از 6mm باشد.
تقسيمبندي (Classification)
شكستگيهاي مچ پا را ميتوان بر حسب تعداد قوزكهاي درگير به مونومالئولار- بيمالئولار و تريمالئولار تقسيم كرد.
تقسيمبندي lauge-Hansen : در شكستگيهاي مچ پا سعي در مرتبط كردن خط شكستگي با مكانيسم ايجاد ضايعه دارد. در اين تقسيمبندي فرم eversion در حقيقت درست نبوده بلكه بايد lateral rotation به آن اطلاق كرد. شايعترين مكانيسم اين تقسيمبندي 2 قسمتي، سوپينيشن-اكسترنال روتيشن ميباشد كه در اين تقسيمبندي عبارت اول به معني وضعيت پا در هنگام وارد آمدن تروما و عبارت دوم نيرويي است كه بر پا و مچ پا وارد ميشود. در جدول زير علاوه بر توضيح پنج مكانيسم در اين تقسيمبندي، مراحل مختلف آسيبهاي ايجاد شده در مچ پا مشخص شده است.خط شكستگي اسپيرال فيبولا مؤيد نيروي اكسترنال روتيشن است.
نماي شماتيك مكانيسم supination-External rotation و supination- adduction و آسيبهاي ايجاد شده
اگر خط شكستگي فيبولا مايل باشد مويد نيروي وارده از نوع ابداكشن است. خط شكستگي عمودي در مالئول مديال مؤيد نيروي وارده به صورت اداكشن است.تفاوت وضعيت سوپنشين باپرونيشن در بروز توالي آسيبهاي داخل و خارج با افزايش نيروي وارده ميباشد.شكل 2-9
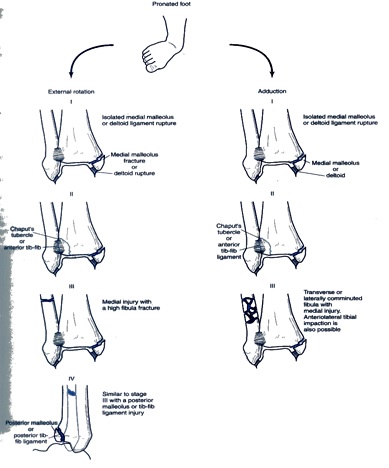
نماي شماتيك مكانيسم پرونيشن- اكسترنال روتيشن و پرونيشن- ابداكشن و آسيبهاي ايجاد شده.
درمان Treatment
* شكستگيهاي ايزوله مالئول مديال كه بدون جابجايي باشند را ميتوان با گچ درمان كرد، معهذا شكستگي مالئول مديال در افرادي كه فعال بوده و فشار زيادي روي مچ پا وارد ميكنند مي بايست با عمل جراحي و فيكساسيون داخلي درمان شوند.
* شكستگيهاي جابجا شده مالئول مديال بايستي با جراحي درمان شوند چراكه جابجايي پايدار مالئول مديال باعث ميشوند كه تالوس به سمت واروس چرخش پيدا كند.
* كندگيهاي نوك مالئول مديال در صورتيكه جابجايي زياد نداشته باشد با گچ درمان ميشوند.
* در شكستگي ناشي از استرس (Stress fracture) مالئول مديال: كه در ورزشكاران بخصوص دوندهها رخ ميدهد و ممكن است در راديوگرافي مشاهده شود و يا تنها در اسكن استخوان با Tc99 (تكنسيوم 99) تشخيص داده شود و با علائمي مثل درد و حساسيت روي مالئول مديال و افيوژن مفصل خود را نشان ميدهد، اقدامات درماني ميتواند شامل جراحي يا گچگيري و كاهش فعاليت براي مدت 5-4 ماه باشد.
*درمان ترجيحي در اين شكستگيها عمل جراحي و فيكساسيون داخلي است.
شكستگيهاي ايزوله مالئول لاترال: در صورتيكه شكستگي مالئول لاترال ايزوله باشد درمان كنسرواتيو با گچگيري كافي است و حتي تا 3mm جابجايي شكستگي هم نتيجه بدي با درمان كنسرواتيو نخواهد داشت. در صورت هرگونه شكي در مورد ثبات شكستگي مالئول لاترال انجام راديوگرافي استرس (Stress film) براي مشخص شدن آسيبمديال مفصل و لزوم جراحي، الزامي است.
درمان شكستگيهاي بيمالئول (دوقوزكي) (Bimalleolar Fractures)
در شكستگي بيمالئول ساختمانهاي تثبيت كننده داخلي و خارجي مفصلي مچ پا آسيب ميبينند و جابجايي شكستگي باعث كاهش سطح تماس تالوس با تيبيا شده و كينماتيك (Kinematic) مفصل مچ پا مختل ميشود. درمان بسته ميتوان انجام داد اما باكاهش ورم، شكستگي در وضعيت آناتوميك باقي نميماند و جابجا خواهد شد و همچنين در 10% موارد نانيونيون شكستگي در صورت درمان با گچ رخ خواهد داد، هرچند تمام اين موارد علامتدار نخواهد بود. بنابراين در اكثريت موارد شكستگي دوقوزكي عمل جراحي، جااندازي باز و فيكساسيون داخلي پيشنهاد ميشود.
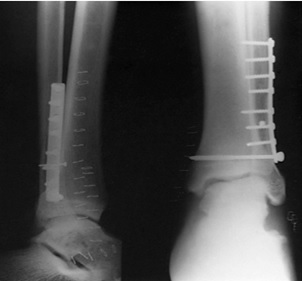
جااندازي باز و فيكساسيون داخلي شكستگي فيبولا در حدي بالاتر از سندسموز تيبيوفيبولار همراه با پارگي ليگامان دلتوئيد كه فيكساسيون فيبولا همراه با ترميم ليگامان دلتوئيد و فيكساسيون سندسموز با پيچ انجام شده است.
در مواردي كه آسيب سندسموز تيبيوفيبولار تحتاني رخ داده باشد، كه بيشتر در مكانيسم پرونيشن- اكسترنال روتيشن و نيز پرونيشن- ابداكشن رخ ميدهد.
در مورد اين قضيه كه كدام آسيب سندسموتيك بايستي تثبيت شود اختلاف نظر وجود داشته و مطالعات مختلف ارقام متفاوتي را ارائه كردهاند، اما آنچه مورد قبول اكثريت است، آسيب سندسموزيس كه بيش از 5 سانتيمتر از سطح مفصلي تا بالا ادامه دارد بايستي تحت جراحي و فيكساسيون تيبيوفيبولار قرار گيرد. آسيب سندسموتيك كه كمتر از 3 سانتيمتر تا بالاي مفصل گسترش پيدا كرده باشد معمولاً نياز به فيكساسيون داخلي ندارد. در مورد گسترش آسيب بين 3 تا 5 سانتيمتر اختلاف نظر وجود دارد. در اين موارد بعد از فيكساسيون فيبولا، اين استخوان را به سمت لاترال ميكشيم كه اگر بين 3 تا 4 ميليمتر به سمت لاترال متحرك باشد بايستي اقدام به فيكساسيون سند سموزيس كرده كه معمولاً توسط پيچ از فيبولا به تيبيا انجام ميشود.
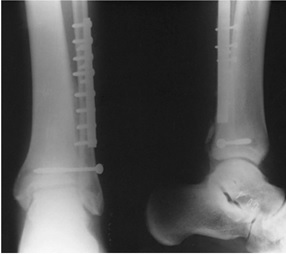
فيكساسيون فيبولا- ترميم ليگامان پاره شده دلتوئيد و فيكساسيون سند سموز پاره تيبيوفيبولار
* درمان شكستگي مالئول لاترال و آسيب ليگامان دلتوئيد در مديال معمولاً جراحي خواهد بود، چرا كه در غير اينصورت و درمان با گچ تالوس به سمت لاترال تدريجاً جابجا ميشود. يك ميليمتر جابجايي تالوس به سمت لاترال سطح تحمل وزن تيبيو تالار را به اندازه 40-20% كاهش خواهد داد و 5ميليمتر جابجايي باعث كاهش 80% از سطح تماس تيبوتالار خواهد شد و اين به معني بروز زودرس استئوآرتريت مچ پا است. بنابراين در آسيب فوقالذكر فيكساسيون داخلي مالئول لاترال و اكسپلوراسيون مديال و ترميم ليگامان پاره دلتوئيد انديكاسيون دارد.
* درمان شكستگيهاي تريمالئول (سهقوزكي): در اين شكستگيها علاوه بر مالئول داخلي و خارجي قسمت خلف سطح مفصلي تيبيا هم دچار شكستگي شده و جابجا ميشود و باعث جابجايي پا به سمت خلف و خارج همراه با چرخش به خارج ميشود. مالئول مديال ميتواند سالم باشد اما ليگامان دلتوئيد آسيب ببيند.
* انديكاسيونهاي فيكساسيون قطعه خلفي تيبيا علاوه بر مالئول لاترال و مديال: اگر اين قطعه بيش از 30-25% سطح مفصلي را درگير كرده باشد و اگر بيش از 3-2 ميليمتر جابجاي به سمت بالا يا پايين در سطح مفصل پس از فيكساسيون دو قوزك داخلي و خارجي باقي مانده باشد.
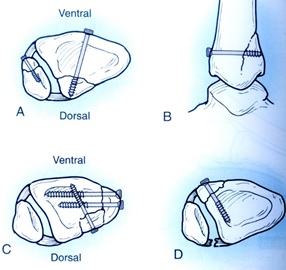
lag screw و استفاده از آن در فيكساسيون شكستگيهاي قدام و خلف مفصل ديستال تيبيا
* آسيب قسمت قدام سطح مفصلي تيبيا در مواردي رخ ميدهد كه بيمار از ارتفاع سقوط كرده باشد و با دورسي فلكشن شديد مچ پا سطح مفصلي تيبيا در قدام آسيب ميبيند . احياي كامل و آناتوميك اين آسيب در بسياري از موارد امكانپذير نميباشد. شدت آسيب قدام سطح مفصلي در طيف وسيعي قرار ميگيرد. درمان مشابه حاشيه خلفي مفصل است.
* شكستگيهاي مچ پا در بيماران ديابتيك: در مطالعات انجام شده عوارض جراحي مچ پا در بيماران ديابتيك خيلي بيشتر از بيماران غير ديابتيك ميباشد. در بررسي آمارها تا 43% عوارض بيشتر از جمله عفونت عمقي- عفونت سطحي و از دست رفتن فيكساسيون در مقايسه با بيماران غير ديابتيك گزارش شده است.
بنابراين در اين بيماران در مواردي كه شكستگي جابجايي ندارد يا جابجايي خفيف است درمان با گچگيري خواهد بود. در مواردي كه جابجايي زياد و جااندازي و گچگيري مستلزم فشار روي گچ جهت فيكس كردن شكستگي ميباشد (molding) ، انجام جراحي و فيكساسيون داخلي لازم است. بهرحال جهت جلوگيري از رخ دادن نوروپاتي بعد از گچگيري و يا گچگيري بعد از جراحي، مدت بيحركتي بايستي طولاني باشد.
شكستگي باز مچ پا (Open ankle fracture)
در مواقع شكستگي باز مچ پا كه در اثر تروماي غير مستقيم رخ ميدهد احتمال وقوع جراحت و زخم باز در مديال 2 تا 4 برابر لاترال است. براي اين شكستگيها حتي Custillo تيپ III فيكساسيون داخلي در همان ابتدا پيشنهاد ميشود و به دليل تسهيل در مراقبت از زخم استفاده از اكسترنال فيكساتور بطور موقت تا بهبود زخم همراه با فيكساسيون داخلي پيشنهاد ميشود. در مواقعي كه زخم بسيار آلوده باشد استفاده از اكسترنال فيكساتور به تنهايي تا بهبود شرايط زخم و سپس تبديل به فيكساسيون داخلي پيشنهاد ميشود.
*اگرچه 80% بيماران پس از بهبودي از اين آسيب به سر كار برميگردند تنها 18% آنها قادر به فعاليت قبل از وقوع شكستگي خواهند بود. انسيدانس عفونت عمقي در اين بيماران 5% است. ازميان بيماران دچار شكستگي دررفتگي باز مچ پا،بيماران ديابتيك بخصوص آنهايي كه دچار نوروپاتي نيز شدهاند دچار عوارض بيشتر و عفونت و شكستن وسيله فيكساسيون استخوان ميشوند. استفاده از اكسترنال فيكساتور هم همراه با فيكساسيون داخلي در اين بيماران بخصوص پيشنهاد ميشود.
Tibial Pilon Fracture
شكستگي پيلون- شكستگي پلافوند و آسيب انفجاري ديستال تيبيا اسمي است كه به آسيبهاي داخل مفصلي ديستال تيبيا اطلاق ميشود. اين آسيب شامل طيفي از آسيبهاي با انرژي پايين و ماحصل نيروي چرخشي تا آسيبهاي با انرژي بالا ناشي از سقوط يا حوادث نقليه موتوري همراه با جراحات يا لهشدگي نسج نرم، ميشود.
* فيبولا نيز در 85% موارد دچار شكستگي است و آسيب استخوان تالوس در آمارها متغير است.
آسيب چرخشي با انرژي پايين در حقيقت ادامه مكانيسم شكستگيهاي قوزك است و مكانيسم آن اكسترنال روتيشن، دورسي فلكشن و ابداكشن است و باعث شكستگي مايل مالئول داخلي همراه با آسيب ناحيه قدامي خارجي پلافوند (سطح مفصل ديستال تيبيا) ميشود. اين مكانيسم باعث شكستگي يا خردشدگي ناچيز- بدون ابتلاي متافيز شده آسيب نسج نرم آنها جزئي بوده و مثل شكستگيهاي قوزك قابل فيكساسيون ميباشند.
تقسيمبندي: تقسيمبنديهاي متعددي ارائه داده شده است كه در ميان آنها به ذكر تقسيمبندي AO/OTA اكتفا ميشود:
Type A : شكستگيهاي خارج مفصلي ديستال تيبيا كه به سه زير گروه A1 ،A2 ،A3 بر اساس شدت خردشدگي متافيز تقسيم ميشود.
Type B : شكستگيهاي داخل مفصلي ناقص كه در آنها قسمتي از سطح مفصلي در تداوم با شفت استخوان باقي ميماند كه اين گروه نيز به سه زير دسته B3 ،B2 ،B1 بر حسب ميزان خردشدگي و لهشدگي سطح مفصل تقسيمميشود.
Type C : اين نوع شكستگي كامل متافيزيال با ابتلاي سطح مفصلي است كه باز به سه زير گروه C3 ،C2 ،C1 بر حسب شدت خردشدگي متافيز و سطح مفصلي تقسيمميشوند.
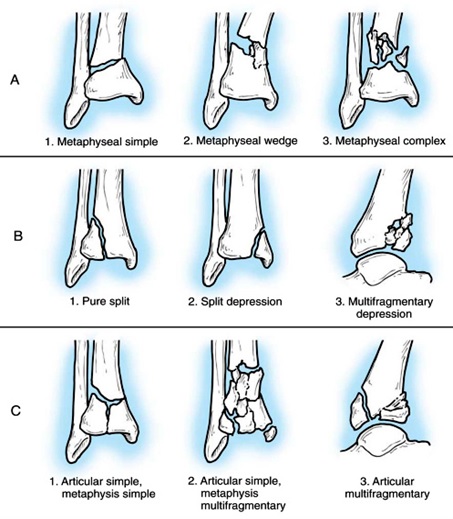
تقسيمبندي Ao/OTA براي شكستگي Pillon
A - تيبيوفيبولا خارج مفصلي
B - تيبيوفيبولا تا حدودي داخل مفصل
C - تيبيوفيبولا كاملاً داخل مفصلي
* در رسيدگي به اين بيماران چندين فاكتور بايستي مد نظر قرار گيرد:
مكانيسم ضايعه، آيا با انرژي بالا رخ داده است يا با انرژي پايين كه "معمولاً اين فاكتور با شدت آسيب نسج نرم و استخوان در ارتباط است"، تيپ شكستگي بر حسب ميزان جابجايي و شدت خردشدگي بايد تعيين شود.
راديوگرافيهاي درخواستي شامل: AP و لاترال تمام تيبيا، AP - لاترال و Motise view از مفصل مچ پا و راديوگرافي AP ، لاترال و مايل از كف پا بايستي انجام شود.
آيا شكستگي به شفت تيبيا نيز سرايت كرده است يا اينكه كف پا نيز دچار شكستگي است يا نه در انتخاب نوع درمان مؤثر است.
* علاوه بر راديوگرافي ساده، CT scan نيز در تعيين دقيق خط شكستگيهاي داخل مفصلي و جهت آنها، اندازه و ميزان جابجايي قطعات مفصلي و ميزان خردشدگي و در هم فرو رفتن قطعات مفصل، بسيار مفيد است.
در يك بررسي بر روي 22 بيمار CT scan نسبت به راديوگرافي ساده در 82% اين بيماران اطلاعات بيشتر و مفيدتري دراختيار جراح قرار داده است و در 64% بيماران باعث تغيير روش درمان شد.
* اندام بايستي به دقت از نظر وقوع آسيب عروقي- تورم – تاولهاي ناشي از شكستگي- لهشدگي نسج نرم- جداشدگي نسج نرم از نسج زيرين (closed degloving) و سندرم كمپارتمان معاينه شود. تاولهايي كه حاوي خون هستند ناشي از آسيبهاي شديدتر نسج نرم نسبت به تاولهاي حاوي مايع شفاف ميباشند.
* خصوصيات بيماراز جمله: سيگاري بودن- الكلي بودن- ابتلا به بيماريهاي عروق محيطي و ديابت نيز بايستي بررسي شود.
درمان Treatment
در درمان اين شكستگيها دو روش استفاده از فيكساسيون داخلي و استفاده از اكسترنال فيكساتور پيشنهاد شده است. در مواقعي كه فيكساسيون داخلي انتخاب ميشود ابتدا اقدام به فيكس كردن فيبولا با پليت ميشود. سپس اقدام به فيكساسيون قطعات داخل مفصل بطور اوليه با پينهاي ظريف كرده و نهايتاً با پليت در سمت مديال فيكساسيون نهايي انجام ميشود.
در مقايسه نتايج فيكساسيون داخلي با اكسترنال فيكساتور بعضاً عوارض از جمله از بين رفتن پوست ناحيه عمل و نياز به فلاپ نسج نرم و نيز عفونت موضعي و حتي آمپوتاسيون، در فيكساسيون داخلي بيشتر از استفاده از اكسترنال فيكساتور ميباشد. بنابراين با توجه به وضعيت نسج نرم در صورتيكه آسيب نسج نرم خفيف باشد از فيكساسيون داخلي و در صورتيكه آسيب نسج نرم شديد باشد از اكسترنال فيكساتور استفاده ميكنيم.
شكستگيهاي تالوس (Fractures of Talus)
شكستگيهاي تالوس شكستگيهاي مهمي هستند چرا كه عوارض خطرناكي مثل استئونكروز و درصد بالايي از نتايج نااميدواركننده با اين شكستگيها گزارش شده است. شكستگيتالوس چندان شايع نيست اما دومين شكستگي استخوانهاي مچ پا را تشكيل ميدهد. شكستگي بصورت كندگي (avulsion) شايعترين نوع شكستگي تالوس و شكستگي گردن استخوان تالوس دومين نوع شايع اين شكستگيها را تشكيل ميدهد.
مكانيسم آسيب: شكستگيهاي گردن تالوس ناشي از تروماي هيپردورسي فلكشن (hyper dorsiflexion) مچ پا ميباشند و اين مكانيسم در جريان سقوط از ارتفاع و تصادفات اتومبيل رخ ميدهد. در اثر هيپردورسي فلكشن ابتدا كپسول خلفي و ليگامان خلفي مفصل ساب تالار پاره شده گردن تالوس بشدت به ليه قدامي سطح مفصلي تيبيا برخورد كرده و شكستگي در گردن تالوس ايجاد ميشود. اين شكستگيها معمولاً دراثر آسيبهاي با انرژي بالا (high energy) رخ ميدهند.
آسيبهاي با انرژي پايين (low energy) معمولاً باعث آسيب زايده خارجي و زايده خلفي داخلي تالوس ميشوند و با مكانيسم چرخش به داخل (Inversion) و چرخش به خارج (eversion) كه بطور شايعي در تروماي ورزشي ديده ميشود، رخ ميدهد. همچنين دررفتگي سابتالار نيز در آسيبهاي ورزشي رخ ميدهد.
گاهاً شكستگي استخوان تالوس در پاهاي دچار مفصل نوروپاتيك مثل مفصل شاركو رخ ميدهد و درمان اين موارد بسيار مشكل است.
علائم و نشانهها (Signs and Symptoms)
در حدود 2% شكستگيهاي اندام تحتاني و 7-5% شكستگيهاي پا را شكستگيهاي تالوس تشكيل ميدهند. شايعترين نوع شكستگي تالوس كه ممكن است تشخيص داده نشود، شكستگي زوايد تالوس است كه براي تشخيص اين شكستگيها جراح بايستي به فكر وقوع آنها بخصوص در تروماي چرخش به داخل و خارج باشد. گاهي براي تشخيص اين شكستگيها نياز به استفاده از تكنيكهاي پيشرفتهتر تصويربرداري خواهد بود.
* آسيب نسج نرم در شكستگيهاي تالوس شايع بوده و در مواردي كه شكستگي باز باشد (open fracture) درمان مشكلتر نيز خواهد بود. جااندازي هرچه سريعتر شكستگي و اصلاح وضعيت دورسيفلكشن تالوس بطور اورژانس در كاهش عوارض نسج نرم مؤثر خواهد بود.
* آسيب نوروواسكولر حتي در مواقعي كه تالوس به سمت پوسترومديال دررفتگي پيدا ميكند چندان شايع نيست چراكه فلكسور بلند شست پا از باندل عروقي عصبي محافظت ميكند. آسيب عروقي خود تالوس شايع بوده و عامل اصلي وقوع استئونكروز متعاقب شكستگي تالوس است. براي مثال موقعي كه جابجايي به سمت پوسترومديال باشد، شرائين سينوس تارسال و كانال تارسال معمولاً پاره هستند و همانطور ممكن است شرائين دورسال گردن تالوس پاره بوده و در اين موارد تنها عروق مغزي جسم تالوس آنهايي باشند كه از داخل ليگامان دلتوئيد وارد ميشوند. بهرحال كنترل وضعيت پرفوزيون عروقي پا در اين شكستگي بايستي انجام شود، هرچند آسيب پرفوزيون عروقي پا در اين شكستگي نادر است.
آسيبهاي همراه Associated injuries
شكستگيهاي تالوس در جريان آسيبهاي با انرژي بالا رخ داده و بيماران معمولاً مولتيپلتروما ميباشند. آسيبهاي ناحيه پا معمولاً در بيمار مولتيپلتروما كمتر مورد توجه قرار ميگيرند و بايستي در ذهن جراح جهت مرور كل بدن قرار داشته باشند.
* در اين بيماران حتي اگر نتوان درمان قطعي شكستگي را به سرعت انجام داد، جااندازي شكستگي بصورت بسته، جهت جلوگيري از آسيبهاي نسج نرم الزامي است و اين بايستي بطور اورژانس انجام شود.
آسيبهاي همراهي در اين شكستگي شامل آسيب مچ پا و قوزكها و نيز شكستگي سطح مفصل ديستال تيبيا (Tibial plafond) ميشود. در 10% موارد شكستگي پاشنه همراه با شكستگي تالوس رخ ميدهد. دياستازيس تيبيو فيبولار نيز در جريان اين شكستگي گزارش شده است.
تشخيص راديوگرافيك: تشخيص شكستگيهاي تالوس بخصوص زوايد آن ممكن است در راديوگرافيهاي معمول كه شامل lateral-AP و Mortise view مچ پا است، مشاهده نشود.
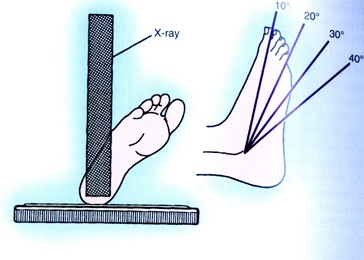
Canale و Kelly يك راديوگرافي خاص را براي مشاهده قسمتهايي كه بطور معمول مشاهده نميشوند شرح دادهاند كه در آن كف پا روي كاست قرار گرفته و اشعه با زاويه75 درجه با خط افق به پا و مچ پا تابانده ميشود و با پرونشين يا چرخش پا به داخل به ميزان 15درجه كه باعث ميشود قسمتهاي داخلي تالوس قابل مشاهده باشد. اين راديوگرافي بخصوص در حين جراحي وقتي شكستگي گردن تالوس فيكس ميشود براي مشاهده خردشدگي قسمت داخلي كه ميتواند باعث دفورميتي واروس در شكستگي شود، مفيد ميباشد.
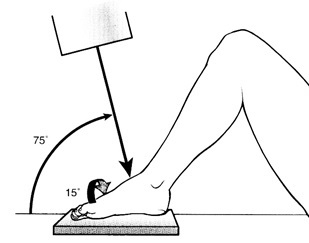
نماي Kelly و Canale براي بررسي شكستگيهاي تالوس
* CT scan در ارزيابي ميزان خردشدگي (comminution) شكستگي تالوس، وضعيت جااندازي شكستگي و نيز در ارزيابي دررفتگي مفصل سابتالار مفيد است.
* MRI وسيله خوبي در ارزيابي وجود استئونكروز استخوان تالوس است. اما به دليل وجود وسيله فلزي فيكساسيون داخلي امكان انجام آن محدو ميشود. امروزه با استفاده از وسايل فيكساسيون داخلي از جنس تيتانيوم اين مشكل تا حد زيادي حل شده است.
Classification تقسيم بندي: شايعترين تقسيمبندي مورد استفاده در شكستگي گردن تالوس تقسيم بندي (Hawkins) است كه شامل 4 تيپ ميباشد، تيپ I : شكستگي بدون جابجايي گردن تالوس بدون دررفتگي يا جابجايي مفصل ساب تالار ميزان وقوع نكروز آواسكولر جسم تالوس در اين موارد نادر و حداكثر تا 15% است.
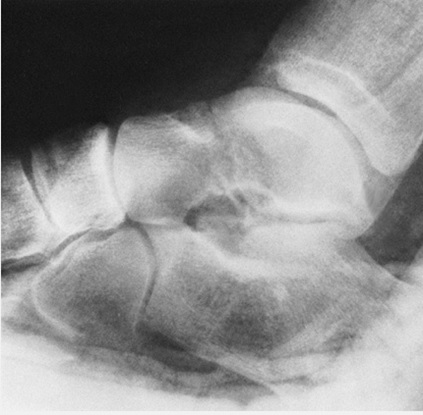
شكستگي بدون جابجايي عمودي گردن تالوس (تيپ I )
تيپ II : شكستگي گردن تالوس همراه با دررفتگي مفصل سابتالار است. اين نوع شكستگي شايعترين نوع شكستگي گردن تالوس است ، ميزان وقوع نكروز آواسكولر در اين تيپ تا 40% هم ميرسد. شكل 3-10.
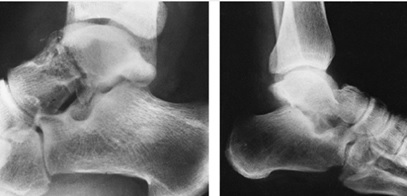
شكستگي تالوس تيپ II همراه با دررفتگي مفصل ساب تالار
تيپ III : در اين نوع دررفتگي مفصل مچ پا هم همراه با دررفتگي مفصل سابتالار رخ ميدهد. وقوع اسنئونكروز به جز موارد استثنايي حتمي است و چيزي حدود 100% . اين آسيب در اكثريت موارد قابل جااندازي بسته نيست.
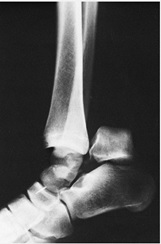
شكستگي گردن تالوس همراه با جابجايي و دررفتگي سابتالار و مفصل تيبيوتالار (تيپ III )
تيپ IV : در اين نوع علاوه بر مفاصل فوق مفصل تالوناويكولر هم در رفته است.
اين نوع نسبتاً نادر است ميزان وقوع استئونكروز در حدود 100% است. شكل 5-10
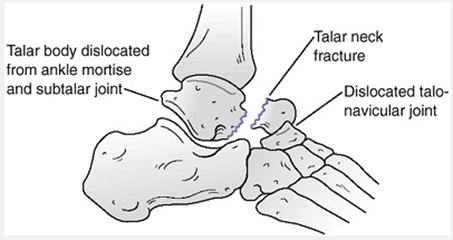
شكستگي تيپ IV گردن تالوس با سابلاكسيشن مفصل سابتالار و دررفتگي مفصل تالوناويكولار
* جريان خون تالوس: جسم تالوس بيشتر جريان خون خود را از حلقه شرائين كانال تارسال و سينوس تارسال دريافت ميكند. بيشتر شاخههاي اين حلقه عروقي از گردن وارد تالوس شده در مسير پوستر و لاترال عبور ميكنند. جريان خون كمكي از شاخه دلتوئيد از شريان تيبيال خلفي وارد شده و قسمت داخل تالوس را خون رساني مي كند. شاخههايي از شريان پرونتال هم از قسمت خلف مقدار كمي از جريان خون زايده خلفي تالوس را تأمين ميكند.
در بررسيهاي انجام گرفته هرچه جابجايي شكستگي گردن تالوس بيشتر باشد، امكان آسيب عروق فوقالذكر بخصوص عروق وارد شده از سطح دورسال و شريان دورساليس پديس (dorsalis pedis) به سر تالوس بيشتر شده و نيز عروق كانال تارسال و سينوس تارسي پاره شده و احتمال وقوع استئونكروز با جابجايي شكستگي بيشتر خواهد شد.
درمان Treatment
* جراحي در تمام موارد شكستگيهاي جابجا شده لازم خواهد بود.
* Hawkins تيپ I به روش بسته قابل درمان است. كنترل پس از گرفتن گچ كوتاه ساق با انجام راديوگرافي و CT scan انجام ميشود، تا اگر جابجايي رخ داد مشخص شود. به محض وقوع هرگونه جابجايي تيپ شكستگي در تقسيمبندي تفاوت كرده وجراحي نياز خواهد بود. اگر جابجايي رخ ندهد، گچ براي مدت 6 هفته يا تا زمان مشاهده يونيون در راديوگرافي، بدون تحمل وزن روي اندام مبتلا ادامه خواهد يافت. سپس با استفاده از بريس و شروع حركات مچ پا درمان ادامه خواهد يافت. استفاده از CT Scan براي تأييد وضعيت جااندازي- باقي ماندن جااندازي حين درمان ووقوع يونيون مفيد خواهد بود. استفاده از بريس و محافظت از پا تا وقوع يونيون كامل در راديوگرافي و CT scan ادامه خواهد يافت.
درمان شكستگيهاي جابجا شده جااندازي هر چه سريعتر براي اجتناب از آسيب نسج نرم و فيكساسيون شكستگي بصورت Urgent است درمان تيپ III و IV تنها جراحي خواهد بود و جااندازي بسته اوليه نيز انجام نميشود. در اين مورد اگر جااندازي بسته هم انجام شد و موفقيتآميز بود فيكساسيون بايستي انجام شود.
دررفتگی مفصل سابتالار (Subtalar Dislocations) :
در اين دررفتگي استخوان كالكانئوم ، كوبوئيد، ناويكولر و تمام قسمت قدامي پا (forefoot) از ناحيه تالوس جابجا ميشود.اغلب دررفتگي به سمت داخلي است، اما دررفتگي خارجي – قدامي و خلفي هم ممكن است رخ دهد. دررفتگي داخلي (Medial) بدون شكستگيهاي حاشيه تالوس يا كالكانئوم اغلب به طريق بسته جااندازي ميشود. دررفتگي خارجي (lateral) اغلب موارد با روش بسته قابل جاندازي نيست و شايعترين عناصري كه مانعي براي جااندازي ميباشند، تاندون تيبياليس خلفي و شكستگيهاي استخواني غضروفي (Osteochondral fracture) است.
پيشآگهي دررفتگي ساب تالار بدون وجود شكستگي همراهي، خوب است اما محدوديت حركتي مفصل سابتالار در حد متوسط رخ خواهد داد و مشكلاتي در راه رفتن روي سطوح ناهموار براي بيمار وجود خواهد داشت. بعد از درمان بسته عدم رعايت مدت مكفي جهت بيحركتي با گچ منجر به عدم ثبات مزمن مفصل سابتالار خواهد شد. بنابراين حداقل مدت 6 هفته پس از جااندازي اندام مبتلا توسط گچ كوتاه ساق بيحركت خواهد شد.
*آسيب همراهي بخصوص در دررفتگي باز (open dislocation) شايعتر بوده و شامل: آسيب عصب تيبيال، پارگي تاندون تيبيال خلفي، شكستگيهاي داخل مفصلي در مفصل سابتالار، شكستگيهاي مفصل تالوناويكولر، شكستگيهاي جسم تالوس و شكستگيهاي قوزك ميباشند.
در يك مطالعه توسط Bibbo و همكاران، 65% دررفتگيهاي سابتالار از نوع داخلي (medial) بوده است كه 32% آنها نياز به جااندازي باز پيدا كردهاند و انسيدانس عدم جا رفتن به روش بسته در آسيبهاي با انرژي بالا (high energy trauma) بيشتر بوده است.
88% بيماران آسيبهاي همراهي داشتهاند. در بررسي دراز مدت و امتياز بندي از لحاظ وضعيت اندام مبتلا نسبت به طرف سالم، طرف مبتلا امتياز كمتري نسبت به طرف سالم گرفته است. در بررسي راديوگرافيك 89% اين بيماران تغييراتي را در راديوگرافي داشتهاند و 63% بيماران داراي علايم بودهاند.
اهميت استفاده از CT scan در اين دررفتگيها كاملاً مشخص و در اكثر منابع ذكر شده است. CT scanدر تشخيص اختلالاتي كه در راديوگرافي اوليه مشخص نبوده، بسيار كمك كننده است. بسياري از اين اختلالات موانعي سر راه جااندازي بسته خواهد بود و و اين موارد نياز به جراحي جهت جااندازي كامل خواهيم داشت.
* اگر جاندازي كامل و قرينه بدست آمد و در راديوگرافي و CT Scan مورد تأييد قرار گرفت و اگر قطعه داخل مفصلي وجود نداشته كه مستلزم حذف شدن باشد، درمان اين دررفتگيها درمان بسته، مدت كافي بيحركتي و سپس بازتواني و فيزيوتراپي است.
Calcaneal Fracture شكستگي كالكانئوم
شكستگيهاي كالكانئوم و درمان آن از مشكلترين مسائل پيش روي جراحان ارتوپدي است.
شكستگيهاي كالكانئوم تقريباً 2% كل شكستگيهاي بدن را شامل ميشود و در حدود 60 تا 75% آن داخل مفصل (با ابتلاي مفصل سابتالار) ميباشد. از بيماران دچار اين شكستگي 10% آنها دچار شكستگي ستون فقرات و 26% آنها دچار شكستگي ساير اندامها ميباشند. 90% بيماران دچار اين شكستگي را مردان بين سنين 21 تا 45 سال تشكيل ميدهند كه اكثريت آنها در محيطهاي صنعتي رخ ميدهد. اين مسئله بيشتر از نظر اجتماعي اقتصادي مهم است، چراكه گزارش شده كه افراد مبتلا به اين شكستگي تا حتي 3 سال بعد از شكستگي قادر به كار نبوده و تا 5 سال پس از وقوع شكستگي نيز قسمتي از قابليتهاي كاركردن را از دست ميدهند.
علايم و نشانهها: تورم نسج نرم كه چند ساعت پس از وقوع شكستگي كاملاً نمايان بوده و چينهاي پوست را از بين ميبرد، در همه بيماران وجود دارد. اين تورم و ابتلاي نسج نرم به شدت تروماي وارده بستگي داشته، در موارد تروماي با انرژي پايين (low energy) تورم خفيف و در موارد تروماي با انرژي بالا (high energy) تورم و آسيب نسج نرم شديد بوده و گاهي شكستگي بصورت باز (open fracture) رخ ميدهد.
تاول ثانويه به ادم، در پوست پاي مبتلا در هر نقطهاي ممكن است رخ دهد كه بر اثر جدا شدن درم از اپيدرم است كه در جداشدگي كامل اين تاولها خوني خواهد بود. در هنگام انسيزيون براي جراحي شكستگي، بايستي از اين تاولها حتيالامكان احتراز كرد چرا كه مشكلاتي را جهت بهبود زخم جراحي ايجاد ميكنند.
سندرم كمپارتمان: 4 كمپارتمان در پا وجود دارد: داخلي- خارجي، مركزي و انيتراسئوس (بين استخواني) كمپارتمان مركزي توسط يك تيغه عرضي در قسمت خلفي پا به 2 كمپارتمان تقسيم ميشود: كمپارتمان سطحي كه محتوي عضله FDB (فلكسور كوتاه انگشتان پا) است و كمپارتمان عمقي با كالكانئال كه محتوي: عضله كف پايي مربع (Quadratus plantar) و عصب كف پايي خارجي (lateral plantar) است. كمپارتمان عمقي مستقيم يا كمپارتمان عمقي خلفي ساق در ارتباط است. عارضه سندرم كمپارتمان تشخيص داده نشده پا شامل: انگشت چكشي Clawteo deformity ، اختلال دائمي فونكسيون- كنتراكچر- ضعف- اختلالات حسي در پا خواهد بود. بنابراين هرگونه درد شديد نامتناسب با شكستگي بايستي ما را مشكوك به وقوع سندرم كمپارتمان كرده در مواقعي كه مشكوك باشيم اندازهگيري فشار داخل كمپارتمان پا كمك كننده خواهد بود. در صورتيكه فشار داخل كمپارتمان بين 10 تا 30 ميليليتر جيوه تا فشار دياستول بيمار فاصله داشته باشد، فاسيوتومي انديكاسيون خواهد داشت.
Open fractures : شكستگيهاي باز پاشنه، نسبت به شكستگيهاي بسته آسيب جدا و مشخصي هستند و درمان و پيشآگهي مخصوص به خود را دارند. بين 7/7% تا 17% شكستگيهاي پاشنه باز هستند و نسبت به شكستگيهاي بسته عوارض بيشتري از قبيل عفونت عمقي، استئوميليت و نياز به آمپوتاسيون دارند.
در يك مطالعه كه توسط Siebert انجام شد، 60% بيماراني كه دچار شكستگي باز تيپ III كالكانئوم بودند دچار استئوميليت شدند و 30% آنها منجر به آمپوتاسيون شد.
اين شكستگيها معمولاً نياز به جراحي نداشته و با گچگيري به مدت 6 هفته و عدم تحمل وزن روي استخوان مبتلا درمان ميشوند. البته استثناء در مورد درمان فوق، در مورد شكستگيهاي جابجا شده توبروزيته كه شامل محل چسبيدن تاندون آشيل است، ميباشد كه نياز به عمل جراحي و جاندازي باز و فيكساسيون داخلي ميشود. استثناء ديگر، كندگيهاي زايده قدامي پاشنه است كه توسط ليگامان 2 شاخه (Bifurcate. Lig) كنده ميشود. شكستگيهاي زايده قدامي كه اندازه آن كوچك باشد به آساني در تشخيص ناديده گرفته ميشود و بايستي در كساني كه بعد از پيچخوردگي سمت لاترال مچ پا و درمان لازم بهبودي نيافتهاند، مد نظر قرار ميگيرد. مواردي كه قطعه كوچك باشد و مدتي از وقوع اين شكستگي گذشته باشد، درمان حذف قطعه كنده شده ميباشد.
*تقريباً 75% شكستگيهاي پاشنه، داخل مفصلي بوده و معمولاً با نتايج چندان رضايتبخشي همراه نميباشد.
مكانيسم ايجاد اين ضايعات (Axial loading) است كه ميتواند در سقوط از ارتفاع يا تصادفات اتومبيل رخ دهد. در اين مكانيسم آسيب ستون فقرات – لگن و شكستگيهاي سطح مفصلي فوقاني تيبيا هم ميتواند رخ دهد.
نقطه تماس كالكانئوم با استخوان تالوس نسبت به محور تحمل وزن بدن، در سمت لاترال قرار دارد. وقتي نيروي آگزيال در اثر سقوط وارد ميشود، خط شكستگي لغزشي در فاست خلفي از خارج به سمت داخل پاشنه رخ ميدهد. كه اين خط، شكستگي اوليه، در شكستگي پاشنه نام دارد. با ادامه نيروي آگزيال طبق تقسيمبندي (essex-lopresti) كه تقسيمبندي معتبر اين شكستگي است، خط شكستگي در فاست خلفي به 2 صورت رخ ميدهد.
اگر اين خط دوم به سمت خلف فاست خلفي رفته ولي قدام به محل اتصال تاندون آشيل عبور كند شكستگي ايجاد شده اصطلاحاً (joint depression) اطلاق ميشود. اگر اين خط دوم شكستگي در فاست خلفي ديستال به محل چسبيدن تاندون آشيل خارج شود اصطلاحاً (tongue type) نام دارد.
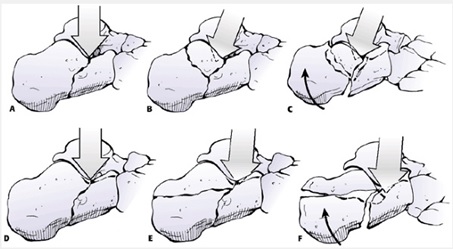
تقسيمبندي Essex-lopesti براي شكستگيهاي پاشنه
ارزيابي راديوگرافيك: بررسي راديوگرافيك شكستگيهاي كالكانئوم شامل 5 راديوگرافي است:
1- راديوگرافي لاترال جهت بررسي از دست رفتن ارتفاع پاشنه و ارزيابي زاويه بوهلر (Bohler angle) و ميزان چرخش فاست خلفي
زاويه بوهلر
2- راديوگرافي آگزيال پا (Harris view) جهت بررسي ميزان واروس توبروزيته و ميزان پهن شدن پاشنه.
3 و 4- راديوگرافي روبرو و مايل (AP & oblique) جهت بررسي زايده قدامي استخوان پاشنه و ميزان ابتلاي مفصل كالكانئوكوبوئيد.
5- Broden view : جهت انجام اين راديوگرافي ساق را حدود 40 درجه به داخل چرخانده وضعيت مچ پا در حالت نوتر و با زاويه تابش اشعه كه 15-10 درجه به سمت سر بيمار است، اين راديوگرافي انجام ميشود.
Broden view نماي اينترنال روتيشن در 45ْ روتيشن به داخل و زاويه تيوب راديوگرافي در 40ْ-10 و نماي اكسترنال روتيسشن در 45ْ اكسترنال روتيشن و زاويه تيوب در 30ْ
اين راديوگرافي جهت بررسي وضعيت فاست خلفي انجام ميشود.
و نهايتاً براي بررسي كامل اين شكستگي استفاده از CT Scan بسيار مفيد است.
Classification تقسيمبندي: شكستگيهاي پاشنه ميتواند به خارج مفصلي (مفصل ساب تالار درگير نميشود) و يا داخل مفصلي (مفصل ساب تالار درگير است) تقسيمشود. شكستگيهاي خارج مفصلي شامل شكستگيهاي جسم پاشنه- زايده قدامي يا توبروزيته پاشنه ميباشند.
Treatment
مسئله اصلي در درمان انتخاب روش درمان بسته يا درمان با جراحي ، ميباشد. درمان بسته براي شكستگي پاشنه شامل: جااندازي بسته و گچگيري، بانداژ كمپرسيو و تحرك زودرس، جااندازي به روش Bohler و فيكساسيون با پين به روش Essex-lopresti . ميباشد بطور كلي اصول زير در مقايسه بين درمان بسته و باز بايد مد نظر قرار گيرد:
1- بطور كلي بدون در نظر گرفتن وضعيت شغلي بيمار نتيجه درمان بسته با جراحي تفاوت چنداني ندارد.
2- درمواردي كه كار بيمار سنگين است نتايج درمان جراحي بهتر از نتايج درمان بسته خواهد بود.
3- نتايج در خانمها با درمان جراحي بهتر از درمان بسته ميباشد.
4- نياز به جمود مفاصل ناحيه خلفي پا (hind foot arthrodesis) به عنوان درمان عوارض شكستگي پاشنه در دراز مدت در افراد زير بيشتر خواهد بود:" كساني كه كار سنگيني دارند، افرادي كه از ابتدا تحت درمان غير جراحي قرار گرفتهاند و بيماراني كه در ابتدا و قبل از درمان زاويه بوهلر كمتر از صفر درجه داشتند.
5- عوارض كوتاه مدت درمان دركساني كه تحت عمل جراحي قرار گرفتهاند، بالاتر (25%) از درمان بسته (18%) بوده است.
6- رضايت از نحوه راه رفتن در بين دو گروه بيماران جراحي شده و بيماراني كه درمان بسته براي آنها انجام شده يكسان بوده است.
7- احتمال جابجايي شكستگيهاي دوطرفه بيشتر است و بيماران دچار شكستگي دو طرفه كه تحت درمان بسته قرار گيرند بعدها بيشتر نياز به جمود مفصل خواهند داشت.
8- در مقايسه با شكستگيهاي يكطرفه، بيماران دچار شكستگي دوطرفه پاشنه نهايتاً درجه تحرك كمتري از مفصل سابتالار خواهند داشت.
با توجه به مسائل فوق Essex lopevesti اصول كلي زير را در درمان شكستگي پاشنه عنوان ميكند:
1- درمان بسته براي شكستگيهاي بدون جابجايي يا جابجايي خفيف
2- درمان با جااندازي بسته و فيكساسيون با پين زير كنترل فلورسكوپي جهت فيكساسيون آگزيال پاشنه در مواردي كه نوع شكستگي Tongue type است.
3- الگوي شكستگي: شكستگي بدون جابجايي يا جابجايي خفيف با روش بسته و شكستگي با جابجايي با روش جراحي درمان ميشوند. شكستگيهاي بشدت خرد شده هم را ميتوان با درمان بسته در صورت مهارت و تجربه جراح يا روش جراحي درمان كرد.
4- وضعيت آسيب نسج نرم(شكستگي باز پاشنه): در اين بيماران دبريدمان و شستشو و مراقبت از نسج نرم جهت جلوگيري از عفونت، هدف اول است. معمولاً فيكساسيون داخلي بعد از 3-2 هفته و پس از بهبود وضعيت زخم انجام خواهد شد.
5- تجربه جراح: منحني يادگيري جراحي شكستگي پاشنه شيب كندي دارد و زمان زيادي ميبرد. بنابراين تنها در مواردي كه تجربه لازم كسب شده بايستي اقدام به جراحي پاشنه كرد.
عوارض ديررس: بدون توجه به متد درمان، درد مزمن در بعضي از بيماران رخ ميدهد و قابليت كاركردن و كيفيت زندگي آنها را تحت تأثير قرار ميدهد. عوارض ديررس كه باعث درد بيمار ميشوند شامل: آرتروز ناشي از تروما در مفصل سابتالار، گير كردن تاندون پرونئال بين پاشنه و نوك استخوان فيبولا impingement Sub fibular ، گير كردن انتهاي تحتاني تيبيا با سر تالوس ناشي از تغيير وضعيت تالوس در اثر شكستگي پاشنه به سمت دورسال. همچنين عوارض ناشي از آسيب عصب سورال يا تيبيال، آتروفي چربي پاشنه و عوارض ناشي از RSD (Reflex Sympathetic Dystrophy) قابل ذكر ميباشند.
-