- تاریخ درج : ۲ اردیبهشت ۱۳۹۶
- تعداد بازدید: 12159
- نویسنده : دکتر محسن مردانی کیوی
-
Hip dislocation دررفتگي هيپ
مفصل هيپ بطور طبيعي داراي ثبات بوده بنابراين براي وقوع دررفتگي نياز به انرژي زيادي ميباشد بهمين دليل انسيدانس آسيبهاي همراه از 50% تا 95% گزارش شده است و يك معاينه موسكولااسكلتال و نورولوژيك دقيق و انجام آزمايشهاي راديوگرافيك جامع در تشخيص كامل ضايعات ايجاد شده مفيد ميباشد.
*دررفتگي هيپ چنانچه همراه با شكستگي ديگري در همان اندام باشد مانند شكستگي شفت فمور ميتواند به راحتي از نظر مخفي بماند بنابراين در هر دررفتگي يا شكستگي هيپ تمام اندام يابد دقيقاً معاينه شود و با راديوگرافي كنترل شود.
دررفتگي هيپ يك اورژانس (Emergency) ارتوپدي است و از لحاظ آناتوميك ذكر دو مسئله حائز اهميت است:
1- جريان خون سر فمور حساس بوده و ميتواند به دنبال دررفتگي هيپ به حدي آسيب ببيند كه سر دچار نكروز آواسكولر شود
2- مفصل هيپ مجاورت نزديكي با عصب سياتيك دارد بنابراين در جريان آسيبهاي اين مفصل ميتواند عصب سياتيك نيز گرفتار شود.
به علاوه احتمال وقوع استئوآرتريت، اسيفيكاسيونهتروتوپيك و دررفتگي مجدد از عوارض ديگر دررفتگي هيپ ميباشد .
* احتمال وقوع آسيبهاي همراهي زير با دررفتگي هيپ بيشتر است:1- شكستگي حلقه لگني2- شكستگي گردن فمور 3- شكستگي استابولوم4- شكستگيهاي سر فمور 5- آسيبهاي ليگاماني زانو 6- آسيبهاي ستون فقرات 7- شكستگي شفت فمور
تقسيمبندي: بطور كلي دررفتگيهاي هيپ به سه دسته تقسيم ميشوند:
1- خلفي- 2- قدامي 3- مركزي (سانترال)
مكانيسم وقوع دررفتگي هيپ: اكثريت اين دررفتگيها ناشي از تصادفات رانندگي ميباشد اما علاوه بر آن سقوط، برخورد وسايل نقليه با عابر پياده- حوادث صنعتي -آسيبهاي ورزشي نيز ميتوانند علت دررفتگي هيپ باشند.
وضعيت هيپ مبتلا در هنگام واردآمدن ضربه نقش مهمي در وقوع شكستگي بهمراه دررفتگي و جهت دررفتگي دارد
|
جهت دررفتگي و رابطه آن با مكانيسم آسيب
|
|
دررفتگي خلفي هيپ
|
فلكشن-اداكشن- اينترنال روتيشن
|
|
شكستگي دررفتگي خلفي هيپ
|
فلكشن ناقص، اداكشن كمتر-اينترنال روتيشن
|
|
دررفتگي قدامي هيپ
|
هيپرابداكشن+ اكستنشن
|
به طور كلي انسيدانس دررفتگي خلفي 9 برابر دررفتگي قدامي ميباشد.
* دررفتگي قدامي: خود به دو دسته فوقاني شامل: پوبيك و ساباسپنيوس و تحتاني شامل: ابتوراتور- تيروئيد و پرينهآل تقسيمبندي مي شود.
* دررفتگي خلفي طبقتقسيمبندي Thompson-eptein به پنج گروه تقسيم ميشود:
1- دررفتگي ساده بدون شكستگي يا همراه با يك شكستگي كوچك
2- دررفتگي خلفي همراه با شكستگي لبه خلفي استابولوم به صورت يك قطعه بزرگ
3- دررفتگي خلفي همراه با خردشدگي لبه خلفي استابولوم
4- دررفتگي خلفي همراه با شكستگي كف استابولوم
5- دررفتگي خلفي همراه با شكستگي سر فمور كه اين مورد بر طبق تقسيمبندي Pipkin به 4 گروه تقسيمميشود
1-دررفتگي خلفي همراه با شكستگي سر فمور كه نسبت به حفره مركزي سر فمور (Fovea centralis) در جهت (caudal) تحتاني رخ داده است.
2- دررفتگي خلفي همراه با شكستگي سر فمور كه نسبت به حفره مركزي سر فمور (Fovea centralis) در سمت فوقاني رخ داده است (Cephalad) .
3- دررفتگي خلفي همراه با شكستگي سر فمور كه گردن فمور نيز همراه آن شكسته باشد.
4- تيپ II-I يا III همراه با شكستگي استالوبوم
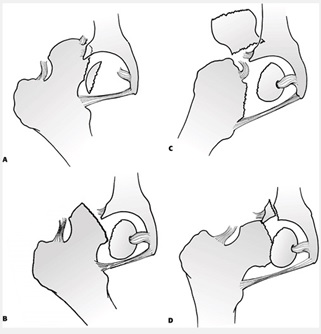
تقسيم بندي Pipkin
*دررفتگيهاي سانترال هيپ به چهار دسته تقسيم ميشوند:
1- شكستگيهاي بدون جابجايي استابولوم
2- شكستگيهاي ديواره داخل استابولوم
3- شكستگيهاي ديواره فوقاني استابولوم
4- خردشدگي استابولوم
دررفتگيهاي قدامي هيپ
اين دررفتگيها 15-10درصد دررفتگيهاي هيپ را تشكيل داده و بيشتر در اثر تصادفات اتومبيل و اصابت زانوي بيمار به داشبورد رخ ميدهند. دراين حالت نيرو از ناحيه زانو به طور آگزيال ، توسط شفت فمور به هيپ منتقل ميشود. جهت ايجاد شدن اين دررفتگي اندام بايد در ابداكشن باشد ميزان فلكشن هيپ در موقع وقوع تصادف ، تعيينكننده فوقاني يا تحتاني بودن دررفتگي است (اگر ميزان فلكشن هيپ زيادباشد دررفتگي قدامي تحتاني رخ ميدهد و بالعكس ).
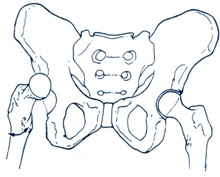
دررفتگي قدامي هيپ
علائم باليني: اندام تحتاني در اكسترنال روتيشن قرار داشته و هيپ يا در اكستنشن (دررفتگي نوع پوبيك) يا در فلكشن و ابداكشن (دررفتگي نوع ابتوراتور) قرار دارد، بخصوص در نوع پوبيك معاينه عروقي عصبي فمورال اندام به دليل مجاورت سر فمور با اين عناصر الزامي است.
درمان:درمان عبارت است از جااندازي دررفتگي و به طور اورژانس. چنانچه به روش بسته نتوان دررفتگي را جااندازي كرد، بايد از عمل جراحي جهت جاانداختن دررفتگي استفاده كرد. تكنيكهاي زيادي براي جا انداختن اين دررفتگيها وجود دارد كه از بين آنها ميتوان به تكنيك استيمسون، آليس و بيگلو اشاره كرد.
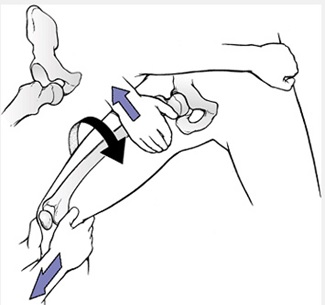
مانور آليس براي جااندازي دررفتگي قدامي هيپ
عوارض: شامل دو دسته عوارض فوري و ديررس است.
* عوارض فوري عبارتند از: 1- آسيب عصبي عروقي- در اين دررفتگي احتمال آسيب عصب و شريان فمورال بخصوص در نوع دررفتگي فوقاني وجود دارد شكل 4-2
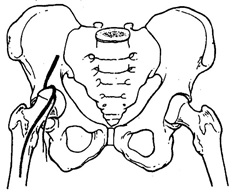
ارتباط نزديك عروق فمورال با استخوان ران باعث افزايش احتمال آسيب آنها در حين دررفتگي قدامي مفصل ران ميشود
2- عدم توانايي درجااندازي بسته؛ گاهي به علت قرار گرفتن بافت نرم مابين سر فمور و استابولوم جااندازي به روش بسته غير ممكن ميشود كه دراين صورت بايد با عمل جراحي موانع جااندازي را بر طرف كرد.
* عوارض تأخيري عبارتند از:
1- آرتريت دژنراتيو: به علت وجود شكستگيهاي همراه در سر فمور يا استابولوم و يا به علت ايجاد شدن نكروز آواسكولر سر فمور
2- نكروزآواسكولر سرفمور: تأخير در جااندازي ويا مبادرت هاي مكرر به جااندازي و تروماي وارده از عواملي هستند كه شانس بروز آن را زياد مي كنند و احتمال وقوع آن تا دو سال پس از وقوع دررفتگي هم وجود دارد.
3- عود دررفتگي: علت معمولاً بيحركتي ناكافي مفصل بعد از جااندازي دررفتگي است،اين امر باعث آن است كه كپسول و نسوج نرم ترميم پيدا نكنند و در نتيجه نقطه ضعفي جهت ايجاد دررفتگي مجدد ايجادميشود.
دررفتگيهاي خلفي هيپ
از دررفتگيهاي قدامي شايعتر هستند. مكانيسم آن شبيه دررفتگيهاي قدامي است با اين تفاوت كه در هنگام اصابت زانو به داشبورد ماشين ، هيپ در وضعيت نوتر (خنثي) با مختصري اداكشن قرار دارد. اين دررفتگيها به درفتگيهاي داشبورد نيز مشهور هستند. آسيبهاي همراهي در اين دررفتگيها شايع بوده و شامل آسيبهاي جمجمه، قفسه سينه و داخل شكمي ميباشند.
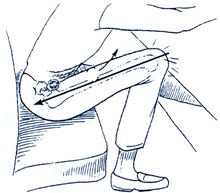
مكانيسم دررفتگي خلفي هيپ
آسيبهاي زانو ناشي از برخورد به داشبورد در حين وقوع دررفتگي خلفي شامل: دررفتگي خلفي زانو، آسيب ليگامانهاي صليبي بخصوص صليبي خلفي و شكستگي پاتلا ميباشد.
علائم باليني: در فقدان شكستگي گردن يا شفت فمور، پوزيشن اندام در فلكشن اداكشن و اينترنال روتيشن مؤيد دررفتگي خلفي هيپ است. بعلاوه اندام كوتاهتر از سمت مقابل ميشود. هرگونه حركت مفصل هيپ بخصوص سعي در اكستنشن و اكسترنال روتيشن فوقالعاده دردناك است. در 14-10% موارد آسيب عصب سياتيك وجود دارد و معاينه عصب سياتيك نبايستي در معاينه باليني بيماران مبتلا به دررفتگي خلفي هيپ فراموش شود.
علائم راديوگرافيك: تشخيص دررفتگي معمولاً به وسيله يك راديوگرافي قدامي خلفي (AP) تأييد ميگردد ولي به منظور ارزيابي شكستگيهاي همراه در سر فمور و يا استابولوم نياز به راديوگرافيهاي ديگر در پلانهاي مختلف ميباشد گاهي ناچار به استفاده از توموگرافي و CT Scan در اين شكستگي دررفتگيها مي باشيم.
بعد از جااندازي دررفتگي هيپ بخصوص همراه با شكستگي استابولوم پنج راديوگرافي كه انجام ميشود عبارت است از:1) AP -2) 45 درجه چرخش به داخل 3) 45درجه چرخش به خارج (Judet view) 4) Outlet view از لگن 5) Intel view از لگن
از CT scan در تشخيص دقت و صحت جااندازي- وجود قطعه داخل مفصل و ارزيابي وضعيت شكستگي استابولوم استفاده ميشود.
*درمان: درمان عبارت است از جااندازي دررفتگي به روش بسته و به طور اورژانس . در موارد زير عمل جراحي انديكاسيون پيدا ميكند:
1- عدم موفقيت درجااندازي به روش بسته2- اگر بعد از جااندازي بسته، هيپ پايدار نباشد و با حركات هيپ مجدداً مفصل دررفتگي پيدا ميكند 3- قطعات شكستهاي از سر فمور و يا استابولوم در داخل مفصل گير افتاده باشد و مانع از جا افتادن سانتريك فمور در داخل استابولوم شود.
بهرحال چه در موارد جااندازي بسته و چه در موارد جااندازي باز، عمل بايد ظرف 12 ساعت اول بعد از تروما انجام شود، زيرا تأخير بيش از 12 ساعت خطر نكروز آواسكولر را در اين دررفتگي افزايش ميدهد.
روش هاي متعددي براي جا اندازي دررفتگي خلفي پيشنهاد شده است كه متداولترين آنها روش گراويتي Stimson – روش Allis و روش Biglow ميباشد
مانور Stimson براي جااندازي دررفتگي خلفي
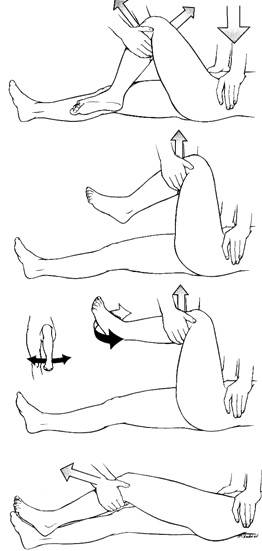
مانور آليس براي جااندازي دررفتگي خلفي هيپ
علل دررفتگي غير قابل جااندازي
قدامي
گير كردن سر فمور در كپسول
ركتوس فموريس
كپسول
لابروم
تاندون پسواس
خلفي
تاندون پيريفورميس
گلوتئوس مديوس
كپسول
ليگامان ترس
ديواره خلفي استابولوم
قطعه استخوان
ليگامان ايلئوفمورال
لابروم
عوارض:
1- آسيب عصب سياتيك: در شكستگي دررفتگيهاي خلفي هيپ نسبت به دررفتگي تنها بيشتر رخ ميدهد و جزء پرونئال عصب بيشتر درگير ميشود. معمولاً آسيب عصبي دررفتگيهاي خلفي از نوع نوروآپراكسي بوده ، خودبخود ظرف مدتي برگشت خواهد نمود و نيازي به اقدام خاص نيست. در مواردي كه شكستگي و دررفتگي همراه با آسيب عصبي است و بعد از جااندازي بسته قطعه خلفي استابولوم هنوز جابجايي خلفي دارد و بر روي عصب فشار ميآورد بايد با عمل جراحي عصب را از فشار رها ساخت، گاهي در موقع دررفتگي علائم عصبي وجود ندارد ولي به دنبال جااندازي علايم عصبي ايجاد ميشود كه اين به معني گير افتادن عصب داخل مفصل پس از جااندازي است. در اين موارد درمان شامل عمل جراحي و خارج كردن عصب از داخل مفصل است.
بهبودي در آسيب عصب سياتيك در حدود 70% موارد رخ ميدهد و مربوط به شدت آسيب وارده است اما در موارد فلج كامل عصب، پروگنوز بدتر است. اگر بهبودي رخ ندهد استفاده از ارتوز يا در صورت عدم تمايل بيمار به استفاده از ارتوز ميتوان از ترانسفرتاندون در اطراف مچ پا جهت درمان اختلال فونكسيون استفاده كرد. اكسپلوراسيون عصب بطور كلي در اين موارد توصيه نميشود.
2- عدم موفقيت در جااندازي دررفتگي به روش بسته: گاهي به دليل گير افتادن نسوج نرم در داخل مفصل و يا وجود قطعات استخواني در استابولوم ، جااندازي بسته امكانپذير نيست كه در اين حالت از جااندازي باز استفاده ميشود.
3- ميوزيت اوسيفيكان: در كمتر از 2% موارد رخ ميدهد وقوع آن را به آسيب عضلات اطراف و هماتوم هاي داخل عضلاني نسبت ميدهند. گاهي ميوزيت اوسيفيكان باعث محدوديت حركتي هيپ ميگردد. از همه شايعتر در مواردي كه اپروچ خلفي در جااندازي باز دررفتگي خلفي استفاده ميشود رخ ميدهد. استفاده از ايندومتاسين و اشعهتراپي به ميزان 700Gy در جلوگيري از آن پيشنهاد شده است.
4- نكروز آواسكولر: بيشتر در دررفتگي خلفي هيپ رخ ميدهد و با زمان بين وقوع دررفتگي و انجام جااندازي در ارتباط مستقيم است. در آمارهاي مختلف از 7/1 درصد تا 40درصد موارد گزارش شده است. اگر هيپ ظرف 6 ساعت اول جااندازي شود آمار نكروز آواسكولر بين صفرتا 10درصد بوده است. علت وقوع نكروز آواسكولر مولتيفاكتوريال بوده، بخشي از آن به علت بهم خوردن عروق مغذي سر كه از روي گردن فمور عبور ميكنند و نيز جريان خون عروق كمكي از ليگامان ترس كه در هنگام وقوع تروما آسيب ميبيند، ميباشد، به علاوه ايسكمي ايجاد شده در هنگامي كه سر خارج از استابولوم قرار دارد در جريان وقوع نكروز آواسكولر كمك كننده است.
* علائم راديولوژيك نكروز آواسكولر معمولاً ظرف 2 سال از وقوع دررفتگي مشخص ميشود اما تا پنج سال پس از آسيب هم گزارش شده است. در مواقعي كه اسيفيكاسيون هتروتوپيك رخ ميدهد تشخيص نكروز آواسكولر ممكن است مشكل باشد. نكروز آواسكولر ناشي از تروما بر خلاف نكروز آواسكولر ناشي از بيماريهاي سيستميك يا مصرف دارو، ممكن است لوكاليزه باشد واين بهتر به درمانهاي جراحي و استئوتومي جواب ميدهد.
5- آسيب ليگامانهاي زانو: كه بخصوص در ليگامان كروشيت خلفي و ليگامانها و كپسول پوسترو لاترال زانو رخ ميدهد.
6- عود دررفتگي پس از جااندازي: كه معمولاً موقعي رخ ميدهد كه شكستگي همراه با دررفتگي وجود داشته و به صورت كنسرواتيو درمان شده باشد.
7- استئوآرتريت دژنراتيو هيپ: شايعترين عارضه پس از وقوع دررفتگي هيپ است. در دررفتگي خلفي شايعتر از دررفتگي قدامي است. در شكستگي دررفتگي شايعتراز دررفتگي ساده است. دررفتگيهاي همراه با شكستگي سر فمور تا 50% موارد ممكن است منجر به استئوآرتريت شوند. شيوع بيشتر استئوآرتريت در شكستگي دررفتگي ميتواند ناشي از آسيب كندروسيت باشد. در يك مطالعه روي تعداد كثيري از بيماران انسيدانس استئوآرتريت 26% ظرف 8 سال پس از وقوع دررفتگي بوده است.
دررفتگي مركزي هيپ
در تمام ردههاي سني ميتواند رخ دهد و معمولاً با تروماي شديد ايجاد ميگردد. مكانيسم ضايعه عبارت است از ضربه مستقيم به لاترال تروكانتر بزرگ، در اين حالت نيرو در امتداد گردن فمور به استابولوم منتقل ميشود. مكانيسم ديگر عبارت است از: تروماي مستقيم به زانو درحالي كه هيپ در ابداكشن قرار دارد. در اين حالت نيرو در امتداد شفت فمور به استابولوم منتقل ميشود. ضايعات همراه در اسكلت و احشاء در شكستگي و دررفتگي هاي اين نوع شايع ميباشد كه گاهي به واسطه وجود اين عوارض همراهي در ابتدا، شكستگي دررفتگي تشخيص داده نميشود.
علائم باليني: اندام مختصري كوتاه شده و درد شديد و اسپاسم عضلاني به دنبال حركات هيپ وجود دارد. گاهي يك كبودي روي تروكانتر بزرگ مشاهده ميشود. معاينه عصب سياتيك در اين شكستگيها ضروري است. به دليل شكستگي استابولوم ممكن است خونريزي ناشي از اين شكستگي دررفتگيها شديد بوده نياز به ترانسفوزيون خون پيدا شود.
علائم راديوگرافيك: ارزيابي دقيق راديوگرافي اين شكستگي دررفتگيها ضروري است. علاوه بر راديوگرافي قدامي خلفي (AP) ، راديوگرافيهاي ديگري مثل ابليك اينترنال، ابليك اكسترنال جهت بررسي دقيقتر شكستگي استابولوم ضروري است.
CT scan نيز براي تشخيص دقيقتر اين شكستگيها كمككننده است. گاهي در اين شكستگي دررفتگيها غضروف سر فمور نيز آسيب ميبيند كه در راديوگرافي قابل تشخيص نيست، در اين موارد MRI كمك كننده است.
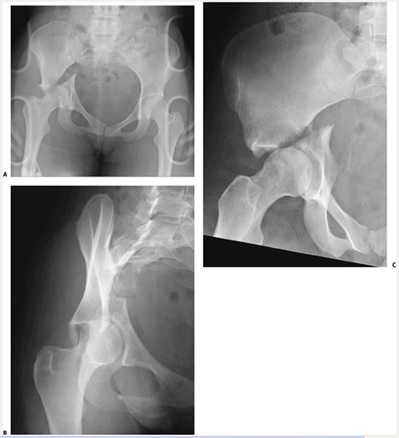
شكستگي دررفتگي مركزي هيپ
درمان: اهداف درمان در اين شكستگي دررفتگيها عبارتند از:
1- جااندازي سر فمور به داخل استابولوم
2- برقرار كردن ثبات مفصلي
3- برقراري تداوم سطوح مفصلي
4- به حركت انداختن سريع مفصل به منظور شكل گرفتن سطح مفصلي استابولوم در مقابل سر فمور
درمان به كمك يكي از سه متد زير است:
1- تراكشن 2- جااندازي باز و فيكساسيون قطعات استابولوم 3- عمل جراحي آرتروپلاستي يا آرترودز
عوارض: شامل دو دسته زودرس و تأخيري است:
عوارض زودرس:1- آسيب عصب سياتيك 2- آسيب شريان گلوئتال فوقاني 3- انسداد روده 4- ترومبوفلبيت 5- عفونت به دنبال عمل جراحي 6- نكروز آواسكولر سر فمور
عوارض تأخيري: 1- استئوآرتريت دژنراتيو 2- جوش نخوردن شكستگي استابولوم
-